एथेरोस्क्लेरोसिस
एथेरोस्क्लेरोसिस क्या है?
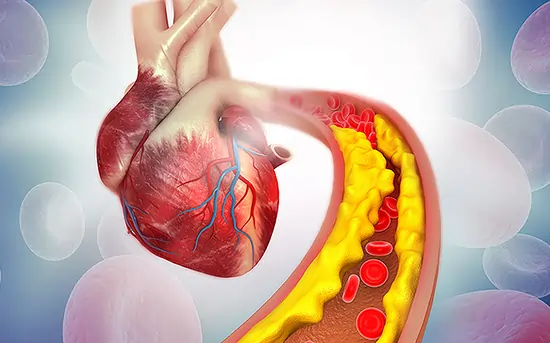
एथेरोस्क्लेरोसिस (Atherosclerosis) जिसे धमनीकलाकाठिन्य भी कहा जाता है, एक ऐसी स्थिति है जिसमें धमनियों की दीवारों पर प्लाक जमा हो जाता है। प्लाक वसा, कोलेस्ट्रॉल, कैल्शियम और अन्य पदार्थों से बना होता है। समय के साथ, प्लाक कठोर हो जाता है और धमनियों को संकुचित कर देता है, जिससे शरीर के अंगों और ऊतकों तक ऑक्सीजन युक्त रक्त का प्रवाह कम हो जाता है।
एथेरोस्क्लेरोसिस एक धीमी, प्रगतिशील बीमारी है जो बचपन में भी शुरू हो सकती है। हालांकि, इसके लक्षण आमतौर पर तब तक दिखाई नहीं देते जब तक कि धमनी गंभीर रूप से संकुचित या अवरुद्ध न हो जाए। जब लक्षण दिखाई देते हैं, तो वे प्रभावित धमनी के आधार पर भिन्न होते हैं। उदाहरण के लिए, हृदय की धमनियों में एथेरोस्क्लेरोसिस से सीने में दर्द (एंजाइना), सांस की तकलीफ और दिल का दौरा पड़ सकता है। मस्तिष्क की धमनियों में एथेरोस्क्लेरोसिस से स्ट्रोक हो सकता है। पैरों की धमनियों में एथेरोस्क्लेरोसिस से चलने पर पैरों में दर्द (क्लाउडिकेशन) हो सकता है।
एथेरोस्क्लेरोसिस के कई जोखिम कारक हैं, जिनमें शामिल हैं:
- उच्च कोलेस्ट्रॉल
- उच्च रक्तचाप
- धूम्रपान
- मधुमेह
- मोटापा
- शारीरिक निष्क्रियता
- अस्वास्थ्यकर आहार
- आयु
- परिवार का इतिहास
एथेरोस्क्लेरोसिस का कोई इलाज नहीं है, लेकिन उपचार के कई विकल्प उपलब्ध हैं जो बीमारी की प्रगति को धीमा करने और जटिलताओं के जोखिम को कम करने में मदद कर सकते हैं। उपचार में जीवनशैली में बदलाव, दवाएं और सर्जरी शामिल हो सकते हैं।
एथेरोस्क्लेरोसिस को रोकने के लिए आप कई कदम उठा सकते हैं, जिनमें शामिल हैं:
- स्वस्थ आहार खाना
- नियमित रूप से व्यायाम करना
- स्वस्थ वजन बनाए रखना
- धूम्रपान न करना
- अपने रक्तचाप और कोलेस्ट्रॉल के स्तर को नियंत्रित करना
- मधुमेह का प्रबंधन करना
एथेरोस्क्लेरोसिस के कारण क्या हैं?
एथेरोस्क्लेरोसिस एक जटिल प्रक्रिया है जो समय के साथ धीरे-धीरे विकसित होती है। इसके सटीक कारण पूरी तरह से ज्ञात नहीं हैं, लेकिन कई कारक हैं जो इसके विकास में योगदान करते हैं। मुख्य कारणों और जोखिम कारकों में शामिल हैं:
मुख्य कारण:
- धमनी की आंतरिक परत (एंडोथेलियम) को क्षति: एथेरोस्क्लेरोसिस तब शुरू हो सकता है जब धमनियों की आंतरिक परत क्षतिग्रस्त हो जाती है। यह क्षति विभिन्न कारकों के कारण हो सकती है, जिनमें शामिल हैं:
- उच्च रक्तचाप (High Blood Pressure): समय के साथ, उच्च रक्तचाप धमनियों की दीवारों पर दबाव डाल सकता है, जिससे वे कमजोर हो जाती हैं और क्षतिग्रस्त हो जाती हैं।
- उच्च कोलेस्ट्रॉल (High Cholesterol): विशेष रूप से “खराब” कोलेस्ट्रॉल (एलडीएल) का उच्च स्तर धमनियों की दीवारों में जमा हो सकता है।
- उच्च ट्राइग्लिसराइड्स (High Triglycerides): यह एक प्रकार का वसा है जो रक्त में पाया जाता है और धमनियों को नुकसान पहुंचा सकता है।
- धूम्रपान (Smoking): सिगरेट के धुएं में मौजूद रसायन धमनियों की आंतरिक परत को नुकसान पहुंचा सकते हैं।
- उच्च रक्त शर्करा (High Blood Sugar) / मधुमेह (Diabetes): उच्च रक्त शर्करा धमनियों की दीवारों को नुकसान पहुंचा सकता है।
- सूजन (Inflammation): कुछ स्थितियाँ, जैसे कि गठिया, ल्यूपस या अन्य सूजन संबंधी रोग, धमनियों में सूजन पैदा कर सकती हैं।
विकास की प्रक्रिया:
- वसायुक्त धारियाँ (Fatty Streaks): क्षति के बाद, कोलेस्ट्रॉल और अन्य वसायुक्त पदार्थ धमनियों की दीवारों में जमा होने लगते हैं, जिससे “वसायुक्त धारियाँ” बनती हैं। ये शुरुआती चरण में कोई लक्षण पैदा नहीं करते हैं और बचपन में भी शुरू हो सकते हैं।
- प्लाक का निर्माण (Plaque Formation): समय के साथ, वसायुक्त धारियों में और अधिक कोलेस्ट्रॉल, वसा, कैल्शियम, कोशिका मलबा और अन्य पदार्थ जमा होते जाते हैं। ये पदार्थ मिलकर प्लाक बनाते हैं, जो धमनियों की दीवारों को मोटा और कठोर बना देता है।
- धमनी का संकुचन (Artery Narrowing): जैसे-जैसे प्लाक बढ़ता है, यह धमनियों के मार्ग को संकुचित कर देता है, जिससे हृदय और शरीर के अन्य अंगों तक रक्त का प्रवाह कम हो जाता है।
- प्लाक का फटना या टूटना (Plaque Rupture): कभी-कभी, प्लाक फट सकता है या टूट सकता है। जब ऐसा होता है, तो रक्त कोशिकाएं (प्लेटलेट्स) उस स्थान पर जमा हो सकती हैं और रक्त का थक्का बना सकती हैं। यह थक्का धमनी को पूरी तरह से अवरुद्ध कर सकता है, जिससे अचानक और गंभीर समस्याएं हो सकती हैं, जैसे कि दिल का दौरा या स्ट्रोक।
अन्य जोखिम कारक:
- आयु (Age): उम्र बढ़ने के साथ एथेरोस्क्लेरोसिस का खतरा बढ़ता जाता है। पुरुषों में यह जोखिम 45 वर्ष की आयु के बाद और महिलाओं में 55 वर्ष की आयु के बाद बढ़ जाता है।
- परिवार का इतिहास (Family History): यदि आपके परिवार में किसी को कम उम्र में हृदय रोग या स्ट्रोक हुआ है, तो आपको एथेरोस्क्लेरोसिस होने का खतरा अधिक हो सकता है।
- मोटापा (Obesity): मोटापा उच्च रक्तचाप, उच्च कोलेस्ट्रॉल और मधुमेह के खतरे को बढ़ा सकता है, जो सभी एथेरोस्क्लेरोसिस के जोखिम कारक हैं।
- शारीरिक निष्क्रियता (Physical Inactivity): नियमित व्यायाम न करने से हृदय रोग का खतरा बढ़ जाता है।
- तनाव (Stress): उच्च स्तर का तनाव भी हृदय स्वास्थ्य पर नकारात्मक प्रभाव डाल सकता है।
- नींद apnea (Sleep Apnea): यह स्थिति उच्च रक्तचाप और हृदय रोग के बढ़ते जोखिम से जुड़ी है।
एथेरोस्क्लेरोसिस के संकेत और लक्षण क्या हैं?
एथेरोस्क्लेरोसिस के शुरुआती चरणों में अक्सर कोई स्पष्ट संकेत या लक्षण नहीं होते हैं। प्लाक धीरे-धीरे धमनियों में जमा होता रहता है, और कई लोगों को तब तक पता नहीं चलता कि उन्हें यह समस्या है जब तक कि धमनी गंभीर रूप से संकुचित या अवरुद्ध न हो जाए। जब लक्षण दिखाई देते हैं, तो वे इस बात पर निर्भर करते हैं कि शरीर की कौन सी धमनियां प्रभावित हैं।
यहां एथेरोस्क्लेरोसिस से जुड़े कुछ सामान्य संकेत और लक्षण दिए गए हैं:
हृदय की धमनियों (कोरोनरी धमनी रोग):
- एंजाइना (Angina): सीने में दर्द, दबाव, जकड़न या भारीपन महसूस होना, जो आमतौर पर शारीरिक गतिविधि या भावनात्मक तनाव के दौरान होता है और आराम करने पर ठीक हो जाता है। दर्द गर्दन, जबड़े, कंधे या बांह तक भी फैल सकता है।
- सांस की तकलीफ (Shortness of breath): खासकर परिश्रम के दौरान।
- असामान्य थकान (Unusual fatigue): खासकर महिलाओं में दिल के दौरे का एक लक्षण हो सकता है।
- दिल का दौरा (Heart attack): यदि धमनी पूरी तरह से अवरुद्ध हो जाती है, तो सीने में तेज दर्द, सांस की तकलीफ, ठंडा पसीना, मतली या उल्टी, चक्कर आना या बेहोशी जैसे लक्षण हो सकते हैं। यह एक आपातकालीन स्थिति है जिसके लिए तत्काल चिकित्सा ध्यान देने की आवश्यकता होती है।
मस्तिष्क की धमनियों (कैरोटिड धमनी रोग):
- ट्रांसिएंट इस्केमिक अटैक (TIA) या मिनी-स्ट्रोक: अचानक कमजोरी या सुन्नता (आमतौर पर शरीर के एक तरफ), बोलने या समझने में कठिनाई, एक या दोनों आंखों में देखने में परेशानी, चक्कर आना या संतुलन खोना, अचानक तेज सिरदर्द। ये लक्षण कुछ मिनटों से लेकर घंटों तक रह सकते हैं और फिर गायब हो जाते हैं। TIA एक गंभीर स्ट्रोक का चेतावनी संकेत हो सकता है।
- स्ट्रोक: यदि मस्तिष्क की धमनी पूरी तरह से अवरुद्ध हो जाती है, तो स्थायी कमजोरी या पक्षाघात (आमतौर पर शरीर के एक तरफ), बोलने या समझने में असमर्थता, दृष्टि हानि, भ्रम, चलने में कठिनाई, समन्वय की कमी जैसे गंभीर लक्षण हो सकते हैं। यह एक चिकित्सा आपातकाल है।
हाथों और पैरों की धमनियों (परिधीय धमनी रोग – PAD):
- क्लाउडिकेशन (Claudication): चलते समय पैरों, कूल्हों या नितंबों में दर्द, ऐंठन या भारीपन महसूस होना, जो आराम करने पर ठीक हो जाता है। दर्द की जगह प्रभावित धमनी पर निर्भर करती है।
- पैरों या पंजों में सुन्नता या कमजोरी (Numbness or weakness in the legs or feet):
- पैरों या पंजों में ठंडक महसूस होना (Coldness in the legs or feet): खासकर प्रभावित पैर में।
- त्वचा के रंग में बदलाव (Changes in skin color): पैर या पंजे नीले या पीले दिख सकते हैं।
- पैरों या पंजों पर घाव जो ठीक नहीं होते (Sores on the feet or toes that don’t heal):
- पैरों पर बालों का झड़ना या धीमी वृद्धि (Hair loss or slow hair growth on the legs):
- नाखूनों की धीमी वृद्धि (Slow growth of toenails):
- कमजोर या अनुपस्थित नाड़ी (Weak or absent pulse) पैरों या पंजों में।
- रात में पैरों और पंजों में दर्द या जलन (Pain or burning in the feet and toes at night), जो पैरों को लटकाने से बेहतर हो सकता है।
गुर्दे की धमनियों (गुर्दे धमनी स्टेनोसिस):
- उच्च रक्तचाप (High blood pressure): खासकर यदि यह अचानक शुरू होता है या दवाओं के प्रति प्रतिरोधी होता है।
- पेशाब की आवृत्ति में बदलाव (Changes in urination frequency):
- थकान (Fatigue):
- हाथों या पैरों में सूजन (Swelling in the hands or feet):
आंतों की धमनियों (मेसेंटेरिक धमनी इस्किमिया):
- खाने के बाद पेट में तेज दर्द (Severe abdominal pain after eating):
- वजन घटना (Weight loss):
- दस्त (Diarrhea):
एथेरोस्क्लेरोसिस का खतरा किसे अधिक होता है?
एथेरोस्क्लेरोसिस का खतरा उन लोगों में अधिक होता है जिनके पास निम्नलिखित जोखिम कारक मौजूद हैं:
अनियंत्रित जोखिम कारक (जिन्हें बदला नहीं जा सकता):
- बढ़ती उम्र: उम्र बढ़ने के साथ धमनियां स्वाभाविक रूप से कठोर और संकुचित होने लगती हैं। पुरुषों में 45 वर्ष की आयु के बाद और महिलाओं में 55 वर्ष की आयु के बाद खतरा बढ़ जाता है।
- लिंग: पुरुषों में महिलाओं की तुलना में कम उम्र में एथेरोस्क्लेरोसिस विकसित होने का खतरा अधिक होता है। हालांकि, रजोनिवृत्ति के बाद महिलाओं में यह जोखिम बढ़ जाता है।
- परिवार का इतिहास: यदि आपके माता-पिता, भाई-बहन या अन्य करीबी रिश्तेदारों को कम उम्र में हृदय रोग या स्ट्रोक हुआ है, तो आपको एथेरोस्क्लेरोसिस होने का खतरा अधिक हो सकता है। यह आनुवंशिक कारकों के कारण हो सकता है जो कोलेस्ट्रॉल के स्तर या रक्तचाप को प्रभावित करते हैं।
- कुछ चिकित्सीय स्थितियाँ: कुछ अंतर्निहित स्थितियाँ, जैसे कि ल्यूपस, गठिया या अन्य सूजन संबंधी बीमारियाँ, एथेरोस्क्लेरोसिस के खतरे को बढ़ा सकती हैं।
नियंत्रित किए जा सकने वाले जोखिम कारक (जिन्हें बदला जा सकता है):
- उच्च कोलेस्ट्रॉल: विशेष रूप से कम घनत्व वाले लिपोप्रोटीन (LDL) या “खराब” कोलेस्ट्रॉल का उच्च स्तर धमनियों में प्लाक के निर्माण को बढ़ावा देता है। उच्च ट्राइग्लिसराइड्स भी जोखिम बढ़ाते हैं।
- उच्च रक्तचाप (High Blood Pressure): समय के साथ उच्च रक्तचाप धमनियों की दीवारों को नुकसान पहुंचा सकता है, जिससे प्लाक जमा होने की संभावना बढ़ जाती है।
- धूम्रपान: सिगरेट के धुएं में मौजूद रसायन धमनियों की आंतरिक परत को नुकसान पहुंचाते हैं, कोलेस्ट्रॉल के स्तर को बढ़ाते हैं और रक्तचाप को बढ़ाते हैं।
- मधुमेह (Diabetes): उच्च रक्त शर्करा धमनियों की दीवारों को नुकसान पहुंचा सकता है और एथेरोस्क्लेरोसिस के विकास को तेज कर सकता है।
- मोटापा (Obesity): अधिक वजन या मोटापा उच्च रक्तचाप, उच्च कोलेस्ट्रॉल और मधुमेह के खतरे को बढ़ाता है, जो सभी एथेरोस्क्लेरोसिस के जोखिम कारक हैं।
- शारीरिक निष्क्रियता (Physical Inactivity): नियमित व्यायाम न करने से हृदय रोग का खतरा बढ़ जाता है।
- अस्वास्थ्यकर आहार: संतृप्त वसा, ट्रांस वसा, कोलेस्ट्रॉल और सोडियम में उच्च आहार रक्त कोलेस्ट्रॉल और रक्तचाप के स्तर को बढ़ा सकता है।
- तनाव (Stress): लंबे समय तक रहने वाला उच्च स्तर का तनाव हृदय स्वास्थ्य पर नकारात्मक प्रभाव डाल सकता है।
- नींद apnea (Sleep Apnea): यह स्थिति उच्च रक्तचाप और हृदय रोग के बढ़ते जोखिम से जुड़ी है।
एथेरोस्क्लेरोसिस से कौन सी बीमारियां जुड़ी हैं?
एथेरोस्क्लेरोसिस एक ऐसी स्थिति है जो कई गंभीर बीमारियों से जुड़ी है, क्योंकि यह शरीर की धमनियों को संकुचित और कठोर करके रक्त प्रवाह को कम कर देती है। इससे विभिन्न अंगों और ऊतकों तक ऑक्सीजन और पोषक तत्वों की आपूर्ति बाधित होती है। एथेरोस्क्लेरोसिस से जुड़ी कुछ प्रमुख बीमारियाँ इस प्रकार हैं:
हृदय संबंधी बीमारियाँ:
- कोरोनरी धमनी रोग (Coronary Artery Disease – CAD): यह तब होता है जब हृदय की मांसपेशियों को रक्त की आपूर्ति करने वाली धमनियों में प्लाक जमा हो जाता है। इससे एंजाइना (सीने में दर्द), सांस की तकलीफ और दिल का दौरा पड़ सकता है।
- एंजाइना (Angina): हृदय की मांसपेशियों में अपर्याप्त रक्त प्रवाह के कारण सीने में दर्द या बेचैनी महसूस होना।
- दिल का दौरा (Heart Attack / Myocardial Infarction): जब हृदय की धमनी पूरी तरह से अवरुद्ध हो जाती है, जिससे हृदय की मांसपेशियों का एक हिस्सा क्षतिग्रस्त या नष्ट हो जाता है।
- हृदय विफलता (Heart Failure): समय के साथ, एथेरोस्क्लेरोसिस हृदय को कमजोर कर सकता है, जिससे वह शरीर की जरूरतों को पूरा करने के लिए पर्याप्त रक्त पंप नहीं कर पाता है।
- अतालता (Arrhythmia): हृदय की असामान्य धड़कन, जो रक्त प्रवाह में कमी के कारण हो सकती है।
मस्तिष्क संबंधी बीमारियाँ:
- स्ट्रोक (Stroke): जब मस्तिष्क को रक्त की आपूर्ति करने वाली धमनी अवरुद्ध हो जाती है या फट जाती है, जिससे मस्तिष्क की कोशिकाएं क्षतिग्रस्त हो जाती हैं। एथेरोस्क्लेरोसिस इस्केमिक स्ट्रोक का एक प्रमुख कारण है, जिसमें धमनी में रक्त का थक्का बन जाता है।
- ट्रांसिएंट इस्केमिक अटैक (Transient Ischemic Attack – TIA) या मिनी-स्ट्रोक: मस्तिष्क में रक्त के प्रवाह में अस्थायी कमी, जिसके लक्षण स्ट्रोक के समान होते हैं लेकिन स्थायी क्षति नहीं होती है। TIA अक्सर भविष्य में स्ट्रोक का चेतावनी संकेत होता है।
- वैस्कुलर डिमेंशिया (Vascular Dementia): मस्तिष्क में रक्त प्रवाह की कमी के कारण होने वाली संज्ञानात्मक गिरावट।
परिधीय धमनी रोग (Peripheral Artery Disease – PAD):
- यह तब होता है जब पैरों और हाथों की धमनियों में प्लाक जमा हो जाता है, जिससे रक्त प्रवाह कम हो जाता है। इसके लक्षणों में चलने पर पैरों में दर्द (क्लाउडिकेशन), सुन्नता, ठंडक और घाव शामिल हैं जो ठीक नहीं होते। गंभीर मामलों में गैंग्रीन (ऊतकों का सड़ना) और अंग विच्छेदन की आवश्यकता हो सकती है।
गुर्दे संबंधी बीमारियाँ:
- गुर्दे धमनी स्टेनोसिस (Renal Artery Stenosis): गुर्दे को रक्त की आपूर्ति करने वाली धमनियों का संकुचित होना, जिससे उच्च रक्तचाप और गुर्दे की क्षति हो सकती है।
- क्रोनिक किडनी रोग (Chronic Kidney Disease – CKD): लंबे समय तक गुर्दे में रक्त प्रवाह की कमी से गुर्दे की कार्यक्षमता धीरे-धीरे कम हो सकती है।
अन्य संबंधित बीमारियाँ:
- एन्यूरिज्म (Aneurysm): धमनी की दीवार का कमजोर होना और फूलना। एथेरोस्क्लेरोसिस धमनियों की दीवारों को कमजोर कर सकता है, जिससे एन्यूरिज्म का खतरा बढ़ जाता है। यदि एन्यूरिज्म फट जाता है, तो यह जानलेवा हो सकता है।
- मेसेंटेरिक इस्किमिया (Mesenteric Ischemia): आंतों को रक्त की आपूर्ति करने वाली धमनियों में रक्त प्रवाह की कमी, जिससे पेट में तेज दर्द और पाचन संबंधी समस्याएं हो सकती हैं।
- इरेक्टाइल डिसफंक्शन (Erectile Dysfunction): कुछ मामलों में, श्रोणि क्षेत्र में रक्त प्रवाह की कमी के कारण पुरुषों में इरेक्टाइल डिसफंक्शन हो सकता है।
एथेरोस्क्लेरोसिस का निदान कैसे करें?
एथेरोस्क्लेरोसिस का निदान करने के लिए डॉक्टर कई तरह के तरीकों का इस्तेमाल कर सकते हैं, जिनमें शारीरिक परीक्षण, चिकित्सा इतिहास का मूल्यांकन और विभिन्न नैदानिक परीक्षण शामिल हैं। निदान इस बात पर निर्भर करता है कि शरीर की कौन सी धमनियां प्रभावित हैं और लक्षणों की गंभीरता क्या है। निदान के कुछ सामान्य तरीके इस प्रकार हैं:
1. शारीरिक परीक्षण और चिकित्सा इतिहास:
- शारीरिक परीक्षण: डॉक्टर आपकी नाड़ी की जांच कर सकते हैं, रक्तचाप माप सकते हैं, और स्टेथोस्कोप से आपकी धमनियों में असामान्य आवाज़ें (ब्रूइट्स) सुन सकते हैं, जो संकुचित धमनी का संकेत हो सकता है। वे आपकी त्वचा के रंग और तापमान में बदलाव भी देख सकते हैं, खासकर पैरों में।
- चिकित्सा इतिहास: डॉक्टर आपके लक्षणों, व्यक्तिगत और पारिवारिक चिकित्सा इतिहास, जीवनशैली (धूम्रपान, आहार, व्यायाम), और आपके द्वारा ली जा रही किसी भी दवा के बारे में पूछेंगे। आपके जोखिम कारकों (उच्च कोलेस्ट्रॉल, उच्च रक्तचाप, मधुमेह) के बारे में जानकारी निदान में महत्वपूर्ण भूमिका निभाती है।
2. रक्त परीक्षण:
- लिपिड प्रोफाइल: यह परीक्षण आपके रक्त में कोलेस्ट्रॉल (कुल कोलेस्ट्रॉल, एलडीएल “खराब” कोलेस्ट्रॉल, एचडीएल “अच्छा” कोलेस्ट्रॉल) और ट्राइग्लिसराइड्स के स्तर को मापता है। उच्च एलडीएल कोलेस्ट्रॉल और ट्राइग्लिसराइड्स एथेरोस्क्लेरोसिस के बढ़ते जोखिम का संकेत दे सकते हैं।
- रक्त शर्करा (ब्लड शुगर) और हीमोग्लोबिन A1c (HbA1c): ये परीक्षण मधुमेह का पता लगाने या निगरानी करने में मदद करते हैं, जो एथेरोस्क्लेरोसिस का एक प्रमुख जोखिम कारक है।
- सूजन मार्कर (Inflammatory Markers): कुछ मामलों में, सूजन के स्तर को मापने के लिए परीक्षण किए जा सकते हैं, क्योंकि सूजन एथेरोस्क्लेरोसिस में भूमिका निभाती है।
3. गैर-आक्रामक इमेजिंग परीक्षण:
ये परीक्षण शरीर के अंदर धमनियों की तस्वीरें प्रदान करते हैं और रक्त प्रवाह में किसी भी रुकावट या संकुचन की पहचान करने में मदद करते हैं।
- डॉपलर अल्ट्रासाउंड (Doppler Ultrasound): यह ध्वनि तरंगों का उपयोग करके रक्त वाहिकाओं में रक्त के प्रवाह का आकलन करता है। यह विशेष रूप से कैरोटिड धमनियों (गर्दन में) और पैरों की धमनियों में रुकावटों का पता लगाने के लिए उपयोगी है।
- एंकल-ब्रेकियल इंडेक्स (Ankle-Brachial Index – ABI): यह परीक्षण पैरों में रक्तचाप की तुलना बांहों में रक्तचाप से करता है। एक कम ABI परिधीय धमनी रोग (PAD) का संकेत दे सकता है।
- इलेक्ट्रोकार्डियोग्राम (Electrocardiogram – ECG या EKG): यह हृदय की विद्युत गतिविधि को मापता है और हृदय क्षति या अनियमितताओं का पता लगाने में मदद कर सकता है, जो एथेरोस्क्लेरोसिस के कारण हो सकती हैं।
- इकोकार्डियोग्राम (Echocardiogram): यह हृदय की एक अल्ट्रासाउंड छवि है जो हृदय की संरचना और कार्य को दिखाती है। यह हृदय विफलता या अन्य हृदय संबंधी समस्याओं का आकलन करने में मदद कर सकता है जो एथेरोस्क्लेरोसिस से संबंधित हो सकती हैं।
- एक्स-रे (X-ray): सीधे तौर पर धमनियों को नहीं दिखाता है, लेकिन यह हृदय के आकार में वृद्धि या छाती में अन्य समस्याओं का पता लगाने में मदद कर सकता है।
- कम्प्यूटेड टोमोग्राफी एंजियोग्राफी (Computed Tomography Angiography – CTA): यह एक्स-रे और कंप्यूटर तकनीक का उपयोग करके रक्त वाहिकाओं की विस्तृत क्रॉस-सेक्शनल छवियां बनाता है। यह हृदय, मस्तिष्क, गुर्दे और पैरों की धमनियों में रुकावटों का पता लगाने के लिए उपयोगी है।
- मैग्नेटिक रेजोनेंस एंजियोग्राफी (Magnetic Resonance Angiography – MRA): यह रक्त वाहिकाओं की विस्तृत छवियां बनाने के लिए शक्तिशाली मैग्नेट और रेडियो तरंगों का उपयोग करता है। यह सीटीए के समान क्षेत्रों में धमनियों का आकलन करने के लिए इस्तेमाल किया जा सकता है।
4. आक्रामक इमेजिंग परीक्षण:
इन परीक्षणों में शरीर में एक पतली, लचीली ट्यूब (कैथेटर) डालना और डाई इंजेक्ट करना शामिल है ताकि एक्स-रे पर धमनियां स्पष्ट रूप से दिखाई दें। ये आमतौर पर तब किए जाते हैं जब गैर-आक्रामक परीक्षणों से पर्याप्त जानकारी नहीं मिलती है या जब उपचार की योजना बनाई जा रही होती है।
- एंजियोग्राफी (Angiography): कैथेटर को धमनी में डाला जाता है और एक कंट्रास्ट डाई इंजेक्ट की जाती है। फिर एक्स-रे लिए जाते हैं ताकि संकुचन या रुकावटों को देखा जा सके। कोरोनरी एंजियोग्राफी हृदय की धमनियों की जांच के लिए, कैरोटिड एंजियोग्राफी मस्तिष्क की धमनियों के लिए और परिधीय एंजियोग्राफी पैरों की धमनियों के लिए की जाती है।
एथेरोस्क्लेरोसिस का इलाज क्या है?
एथेरोस्क्लेरोसिस का कोई सीधा इलाज नहीं है जिससे धमनियों में जमा प्लाक पूरी तरह से हटाया जा सके। हालांकि, उपचार का मुख्य लक्ष्य है:
- बीमारी की प्रगति को धीमा करना या रोकना: जीवनशैली में बदलाव और दवाओं के माध्यम से।
- लक्षणों को प्रबंधित करना: जैसे कि सीने में दर्द या पैरों में दर्द।
- जटिलताओं के जोखिम को कम करना: जैसे कि दिल का दौरा, स्ट्रोक और परिधीय धमनी रोग से संबंधित समस्याएं।
एथेरोस्क्लेरोसिस के इलाज के लिए कई दृष्टिकोण हैं, जिन्हें अक्सर एक साथ उपयोग किया जाता है:
1. जीवनशैली में बदलाव:
ये एथेरोस्क्लेरोसिस के प्रबंधन और प्रगति को धीमा करने के लिए आधारशिला हैं। इनमें शामिल हैं:
- स्वस्थ आहार:
- संतृप्त और ट्रांस वसा में कम आहार लें।
- कोलेस्ट्रॉल में कम भोजन का सेवन करें।
- फल, सब्जियां, साबुत अनाज और फाइबर से भरपूर आहार लें।
- ओमेगा-3 फैटी एसिड युक्त मछली (जैसे सैल्मन, मैकेरल) का सेवन करें।
- सोडियम (नमक) का सेवन कम करें।
- नियमित व्यायाम:
- प्रति सप्ताह कम से कम 150 मिनट की मध्यम-तीव्रता वाली एरोबिक गतिविधि (जैसे तेज चलना, तैरना, साइकिल चलाना) या 75 मिनट की उच्च-तीव्रता वाली एरोबिक गतिविधि करें।
- डॉक्टर से सलाह लेने के बाद एक व्यायाम योजना बनाएं।
- स्वस्थ वजन बनाए रखना:
- यदि आप अधिक वजन या मोटापे से ग्रस्त हैं, तो धीरे-धीरे वजन कम करने का लक्ष्य रखें।
- धूम्रपान छोड़ना:
- धूम्रपान धमनियों को गंभीर रूप से नुकसान पहुंचाता है और एथेरोस्क्लेरोसिस की प्रगति को तेज करता है। धूम्रपान छोड़ने के लिए डॉक्टर से मदद लें।
- तनाव प्रबंधन:
- तनाव को कम करने के लिए स्वस्थ तरीके खोजें, जैसे कि योग, ध्यान या शौक में समय बिताना।
- पर्याप्त नींद:
- हर रात 7-9 घंटे की गुणवत्ता वाली नींद लें।
2. दवाएं:
डॉक्टर एथेरोस्क्लेरोसिस से जुड़े जोखिम कारकों को प्रबंधित करने और जटिलताओं को रोकने के लिए विभिन्न दवाएं लिख सकते हैं, जिनमें शामिल हैं:
- स्टेटिन्स (Statins): ये दवाएं लिवर में कोलेस्ट्रॉल के उत्पादन को कम करके एलडीएल (“खराब”) कोलेस्ट्रॉल के स्तर को कम करती हैं। वे धमनियों में प्लाक को स्थिर करने और सूजन को कम करने में भी मदद कर सकती हैं।
- अन्य कोलेस्ट्रॉल कम करने वाली दवाएं: यदि स्टेटिन्स अकेले पर्याप्त नहीं हैं, तो अन्य दवाएं जैसे कि एज़ेटिमिब (Ezetimibe), पीसीके9 अवरोधक (PCSK9 inhibitors) या बाइल एसिड सीक्वेस्ट्रेंट्स (Bile acid sequestrants) निर्धारित की जा सकती हैं।
- रक्तचाप कम करने वाली दवाएं: उच्च रक्तचाप धमनियों पर तनाव डालता है। विभिन्न प्रकार की दवाएं उपलब्ध हैं, जिनमें एसीई इनहिबिटर (ACE inhibitors), एंजियोटेंसिन II रिसेप्टर ब्लॉकर्स (ARBs), बीटा-ब्लॉकर्स (Beta-blockers), कैल्शियम चैनल ब्लॉकर्स (Calcium channel blockers) और मूत्रवर्धक (Diuretics) शामिल हैं।
- एंटीप्लेटलेट दवाएं (Antiplatelet drugs): जैसे कि एस्पिरिन (Aspirin) और क्लोपिडोग्रेल (Clopidogrel), ये रक्त के थक्कों को बनने से रोकने में मदद करती हैं, जिससे दिल का दौरा और स्ट्रोक का खतरा कम होता है।
- रक्त को पतला करने वाली दवाएं (Anticoagulants): जैसे कि वारफेरिन (Warfarin) या प्रत्यक्ष मौखिक एंटीकोआगुलंट्स (DOACs), इनका उपयोग कुछ विशिष्ट स्थितियों में रक्त के थक्कों को रोकने के लिए किया जा सकता है।
- मधुमेह की दवाएं: यदि आपको मधुमेह है, तो रक्त शर्करा के स्तर को नियंत्रित करने के लिए दवाएं आवश्यक हैं।
3. चिकित्सा प्रक्रियाएं और सर्जरी:
जब एथेरोस्क्लेरोसिस गंभीर हो जाता है और रक्त प्रवाह को महत्वपूर्ण रूप से बाधित करता है, तो अवरुद्ध धमनियों को खोलने या बाईपास करने के लिए चिकित्सा प्रक्रियाओं या सर्जरी की आवश्यकता हो सकती है:
- एंजियोप्लास्टी और स्टेंटिंग (Angioplasty and Stenting): एक पतली कैथेटर को संकुचित धमनी में डाला जाता है और एक छोटा गुब्बारा फुलाया जाता है ताकि धमनी को चौड़ा किया जा सके। फिर धमनी को खुला रखने में मदद करने के लिए एक छोटा जाल ट्यूब (स्टेंट) डाला जा सकता है। यह प्रक्रिया कोरोनरी धमनियों (कोरोनरी एंजियोप्लास्टी) और अन्य धमनियों में की जा सकती है।
- बाईपास सर्जरी (Bypass Surgery): अवरुद्ध धमनी के चारों ओर रक्त के प्रवाह के लिए एक नया मार्ग बनाने के लिए शरीर के दूसरे हिस्से से एक स्वस्थ रक्त वाहिका का उपयोग किया जाता है। कोरोनरी धमनी बाईपास ग्राफ्टिंग (CABG) हृदय की धमनियों के लिए एक आम बाईपास सर्जरी है। परिधीय बाईपास सर्जरी पैरों की अवरुद्ध धमनियों के लिए की जा सकती है।
- एंडार्टेरेक्टॉमी (Endarterectomy): यह एक सर्जिकल प्रक्रिया है जिसमें कैरोटिड धमनी (गर्दन में) से प्लाक को हटाया जाता है ताकि स्ट्रोक के खतरे को कम किया जा सके।
- थ्रोम्बोलिटिक थेरेपी (Thrombolytic Therapy): रक्त के थक्कों को घोलने के लिए दवाएं दी जाती हैं, आमतौर पर दिल का दौरा या स्ट्रोक के दौरान आपातकालीन स्थिति में।
एथेरोस्क्लेरोसिस का घरेलू इलाज क्या है?
एथेरोस्क्लेरोसिस एक गंभीर चिकित्सा स्थिति है जिसके लिए पेशेवर चिकित्सा देखभाल की आवश्यकता होती है। इसका कोई सिद्ध “घरेलू इलाज” नहीं है जो धमनियों में जमा प्लाक को पूरी तरह से हटा सके या बीमारी को ठीक कर सके।
हालांकि, स्वस्थ जीवनशैली में बदलाव करके आप एथेरोस्क्लेरोसिस की प्रगति को धीमा करने, लक्षणों को प्रबंधित करने और जटिलताओं के जोखिम को कम करने में महत्वपूर्ण भूमिका निभा सकते हैं। इन बदलावों को अक्सर “घरेलू उपचार” के रूप में जाना जाता है क्योंकि इन्हें घर पर ही लागू किया जा सकता है, लेकिन इन्हें चिकित्सा उपचार के विकल्प के रूप में नहीं देखा जाना चाहिए।
यहां कुछ महत्वपूर्ण जीवनशैली में बदलाव दिए गए हैं जिन्हें आप घर पर कर सकते हैं और जो एथेरोस्क्लेरोसिस के प्रबंधन में मदद कर सकते हैं:
1. स्वस्थ आहार:
- हृदय-स्वस्थ भोजन चुनें: फल, सब्जियां, साबुत अनाज (जैसे ओट्स, ब्राउन राइस, क्विनोआ), और फलियां (जैसे दाल, बीन्स) खूब खाएं। ये फाइबर, विटामिन और खनिजों से भरपूर होते हैं।
- स्वस्थ वसा चुनें: मोनोअनसैचुरेटेड और पॉलीअनसैचुरेटेड वसा (जैसे जैतून का तेल, एवोकाडो, नट्स, बीज, वसायुक्त मछली जैसे सैल्मन और मैकेरल) का умеренное मात्रा में सेवन करें। इनमें ओमेगा-3 फैटी एसिड होते हैं जो हृदय स्वास्थ्य के लिए अच्छे होते हैं।
- संतृप्त और ट्रांस वसा सीमित करें: ये वसा मांस, डेयरी उत्पादों और प्रसंस्कृत खाद्य पदार्थों में पाए जाते हैं और एलडीएल (“खराब”) कोलेस्ट्रॉल के स्तर को बढ़ा सकते हैं।
- कोलेस्ट्रॉल सीमित करें: अंडे की जर्दी और ऑर्गन मीट जैसे उच्च कोलेस्ट्रॉल वाले खाद्य पदार्थों का सेवन कम करें।
- सोडियम (नमक) कम करें: प्रसंस्कृत खाद्य पदार्थों से बचें और खाना बनाते समय कम नमक का उपयोग करें। उच्च सोडियम रक्तचाप बढ़ा सकता है।
- चीनी सीमित करें: मीठे पेय और प्रसंस्कृत खाद्य पदार्थों में अतिरिक्त चीनी से बचें, क्योंकि यह वजन बढ़ाने और अन्य हृदय जोखिम कारकों में योगदान कर सकती है।
2. नियमित व्यायाम:
- सक्रिय रहें: प्रतिदिन कम से कम 30 मिनट मध्यम-तीव्रता वाला व्यायाम करने का लक्ष्य रखें, जैसे तेज चलना, तैरना या साइकिल चलाना। सप्ताह के अधिकांश दिनों में व्यायाम करने का प्रयास करें।
- अपनी दिनचर्या में गतिविधि शामिल करें: लिफ्ट की बजाय सीढ़ियां चढ़ें, छोटी दूरी के लिए चलें या साइकिल चलाएं, और लंबे समय तक बैठने से बचें।
- डॉक्टर से सलाह लें: कोई भी नया व्यायाम कार्यक्रम शुरू करने से पहले हमेशा अपने डॉक्टर से सलाह लें, खासकर यदि आपको पहले से कोई स्वास्थ्य समस्या है।
3. धूम्रपान छोड़ना:
- धूम्रपान पूरी तरह से बंद कर दें: धूम्रपान धमनियों को नुकसान पहुंचाता है और एथेरोस्क्लेरोसिस की प्रगति को तेज करता है। धूम्रपान छोड़ने के लिए सहायता समूहों, निकोटीन रिप्लेसमेंट थेरेपी या दवाओं के बारे में अपने डॉक्टर से बात करें।
4. तनाव प्रबंधन:
- तनाव कम करने की तकनीकें अपनाएं: योग, ध्यान, गहरी सांस लेने के व्यायाम, शौक में समय बिताना और पर्याप्त नींद लेना तनाव को प्रबंधित करने में मदद कर सकता है।
- सामाजिक समर्थन: परिवार और दोस्तों से जुड़ें और सामाजिक गतिविधियों में भाग लें।
5. स्वस्थ वजन बनाए रखना:
- संतुलित आहार और नियमित व्यायाम के माध्यम से: यदि आपका वजन अधिक है या आप मोटापे से ग्रस्त हैं, तो धीरे-धीरे वजन कम करने का लक्ष्य रखें।
6. पर्याप्त नींद:
- हर रात 7-9 घंटे की गुणवत्ता वाली नींद लें: नींद की कमी आपके हृदय स्वास्थ्य पर नकारात्मक प्रभाव डाल सकती है।
एथेरोस्क्लेरोसिस में क्या खाएं और क्या न खाएं?
एथेरोस्क्लेरोसिस होने पर हृदय-स्वस्थ आहार का पालन करना बहुत महत्वपूर्ण है ताकि बीमारी की प्रगति को धीमा किया जा सके, लक्षणों को प्रबंधित किया जा सके और जटिलताओं के जोखिम को कम किया जा सके। यहां बताया गया है कि एथेरोस्क्लेरोसिस में क्या खाना चाहिए और क्या नहीं खाना चाहिए:
क्या खाएं (Eat More Of):
- फल और सब्जियां:
- विभिन्न प्रकार के रंगीन फल और सब्जियां भरपूर मात्रा में खाएं (प्रतिदिन कम से कम 5 सर्विंग)।
- ये फाइबर, विटामिन, खनिज और एंटीऑक्सिडेंट से भरपूर होते हैं जो हृदय स्वास्थ्य के लिए अच्छे होते हैं।
- साबुत अनाज:
- परिष्कृत अनाज (जैसे सफेद ब्रेड, सफेद चावल, पास्ता) की बजाय साबुत अनाज (जैसे ओट्स, ब्राउन राइस, क्विनोआ, साबुत गेहूं की ब्रेड) चुनें।
- साबुत अनाज में फाइबर अधिक होता है, जो कोलेस्ट्रॉल के स्तर को कम करने में मदद कर सकता है।
- लीन प्रोटीन:
- मछली: सप्ताह में कम से कम दो बार वसायुक्त मछली (जैसे सैल्मन, मैकेरल, हेरिंग, सार्डिन) खाएं। इनमें ओमेगा-3 फैटी एसिड होते हैं जो रक्तचाप को कम करने, रक्त के थक्कों को रोकने और सूजन को कम करने में मदद कर सकते हैं।
- पोल्ट्री (बिना त्वचा के): त्वचा रहित चिकन और टर्की खाएं।
- फलियां: बीन्स, दाल और छोले प्रोटीन और फाइबर के अच्छे स्रोत हैं।
- टोफू और अन्य सोया उत्पाद: ये प्रोटीन के स्वस्थ विकल्प हैं।
- कम वसा वाला डेयरी: स्किम या 1% दूध, कम वसा वाला दही और पनीर умеренное मात्रा में खाएं।
- स्वस्थ वसा:
- मोनोअनसैचुरेटेड वसा: जैतून का तेल, एवोकाडो, नट्स (जैसे बादाम, अखरोट, मूंगफली), और बीज (जैसे कद्दू के बीज, सूरजमुखी के बीज) умеренное मात्रा में खाएं।
- पॉलीअनसैचुरेटेड वसा: ओमेगा-3 फैटी एसिड (वसायुक्त मछली, अलसी के बीज, चिया बीज, अखरोट) और ओमेगा-6 फैटी एसिड (जैसे सूरजमुखी का तेल, मक्का का तेल) युक्त खाद्य पदार्थ умеренное मात्रा में खाएं।
क्या न खाएं या कम खाएं (Eat Less Of):
- अस्वास्थ्यकर वसा:
- संतृप्त वसा: लाल मांस (जैसे बीफ, लैम्ब, पोर्क), प्रोसेस्ड मीट (जैसे सॉसेज, बेकन, हॉट डॉग), उच्च वसा वाले डेयरी उत्पाद (जैसे मक्खन, पूर्ण वसा वाला दूध, क्रीम, पनीर), और नारियल और ताड़ का तेल सीमित करें। ये एलडीएल (“खराब”) कोलेस्ट्रॉल के स्तर को बढ़ा सकते हैं।
- ट्रांस वसा: बेक्ड सामान (जैसे कुकीज़, केक, पेस्ट्री), तला हुआ भोजन, और प्रोसेस्ड स्नैक्स में पाए जाने वाले हाइड्रोजनीकृत तेलों से बचें। ट्रांस वसा एलडीएल कोलेस्ट्रॉल को बढ़ाते हैं और एचडीएल (“अच्छा”) कोलेस्ट्रॉल को कम करते हैं।
- उच्च कोलेस्ट्रॉल वाले खाद्य पदार्थ:
- अंडे की जर्दी और ऑर्गन मीट (जैसे लिवर) का सेवन सीमित करें।
- सोडियम (नमक):
- प्रसंस्कृत खाद्य पदार्थ, डिब्बाबंद सूप, नमकीन स्नैक्स और टेबल सॉल्ट का सेवन कम करें। उच्च सोडियम रक्तचाप बढ़ा सकता है।
- अतिरिक्त चीनी:
- मीठे पेय (जैसे सोडा, जूस), कैंडी, बेक्ड सामान और प्रोसेस्ड खाद्य पदार्थों में अतिरिक्त चीनी से बचें। यह वजन बढ़ाने और अन्य हृदय जोखिम कारकों में योगदान कर सकती है।
- परिष्कृत अनाज:
- सफेद ब्रेड, सफेद चावल और पास्ता जैसे परिष्कृत अनाज के बजाय साबुत अनाज चुनें।
- अल्कोहल (शराब):
- यदि आप शराब पीते हैं, तो इसे умеренное मात्रा में करें (महिलाओं के लिए प्रतिदिन एक ड्रिंक और पुरुषों के लिए दो ड्रिंक से अधिक नहीं)। अत्यधिक शराब का सेवन रक्तचाप और ट्राइग्लिसराइड्स के स्तर को बढ़ा सकता है।
एथेरोस्क्लेरोसिस के जोखिम को कैसे कम करें?
एथेरोस्क्लेरोसिस के जोखिम को कम करने के लिए आप कई प्रभावी कदम उठा सकते हैं। इनमें मुख्य रूप से स्वस्थ जीवनशैली अपनाना और मौजूदा स्वास्थ्य स्थितियों का प्रबंधन करना शामिल है। यहां कुछ महत्वपूर्ण रणनीतियां दी गई हैं:
1. स्वस्थ आहार अपनाएं:
- संतृप्त और ट्रांस वसा कम करें: लाल मांस, प्रोसेस्ड मीट, उच्च वसा वाले डेयरी उत्पाद और हाइड्रोजनीकृत तेलों से बचें।
- कोलेस्ट्रॉल सीमित करें: उच्च कोलेस्ट्रॉल वाले खाद्य पदार्थों का सेवन कम करें।
- स्वस्थ वसा चुनें: मोनोअनसैचुरेटेड और पॉलीअनसैचुरेटेड वसा (जैसे जैतून का तेल, एवोकाडो, नट्स, बीज, वसायुक्त मछली) का умеренное मात्रा में सेवन करें।
- फाइबर युक्त खाद्य पदार्थ खाएं: फल, सब्जियां, साबुत अनाज और फलियां अपने आहार में शामिल करें।
- सोडियम कम करें: प्रसंस्कृत खाद्य पदार्थों और अतिरिक्त नमक से बचें।
- चीनी सीमित करें: मीठे पेय और प्रसंस्कृत खाद्य पदार्थों में अतिरिक्त चीनी का सेवन कम करें।
2. नियमित रूप से व्यायाम करें:
- सक्रिय रहें: प्रतिदिन कम से कम 30 मिनट मध्यम-तीव्रता वाला व्यायाम करें, जैसे तेज चलना, दौड़ना, तैरना या साइकिल चलाना। सप्ताह के अधिकांश दिनों में व्यायाम करने का लक्ष्य रखें।
- अपनी दिनचर्या में गतिविधि शामिल करें: लिफ्ट की बजाय सीढ़ियां चढ़ें, पैदल चलें या साइकिल चलाएं।
3. धूम्रपान न करें:
- धूम्रपान छोड़ दें: यदि आप धूम्रपान करते हैं, तो इसे तुरंत छोड़ दें। धूम्रपान एथेरोस्क्लेरोसिस के विकास और प्रगति का एक प्रमुख जोखिम कारक है। धूम्रपान छोड़ने में मदद के लिए अपने डॉक्टर से सलाह लें।
4. स्वस्थ वजन बनाए रखें:
- संतुलित आहार और नियमित व्यायाम के माध्यम से: यदि आपका वजन अधिक है या आप मोटापे से ग्रस्त हैं, तो धीरे-धीरे वजन कम करने का लक्ष्य रखें।
5. रक्तचाप को नियंत्रित करें:
- नियमित रूप से रक्तचाप की जांच करवाएं: यदि आपका रक्तचाप अधिक है, तो इसे नियंत्रित करने के लिए अपने डॉक्टर की सलाह का पालन करें। इसमें जीवनशैली में बदलाव और दवाएं शामिल हो सकती हैं।
6. कोलेस्ट्रॉल के स्तर को प्रबंधित करें:
- नियमित रूप से कोलेस्ट्रॉल की जांच करवाएं: यदि आपका कोलेस्ट्रॉल का स्तर अधिक है, तो इसे कम करने के लिए अपने डॉक्टर की सलाह का पालन करें। इसमें आहार में बदलाव और दवाएं शामिल हो सकती हैं।
7. रक्त शर्करा को नियंत्रित करें (यदि आपको मधुमेह है):
- अपनी मधुमेह प्रबंधन योजना का पालन करें: इसमें आहार, व्यायाम और दवाएं शामिल हैं। रक्त शर्करा के स्तर को नियंत्रित करना धमनियों को नुकसान से बचाने में मदद करता है।
8. तनाव का प्रबंधन करें:
- तनाव कम करने की तकनीकें अपनाएं: योग, ध्यान, गहरी सांस लेने के व्यायाम और शौक में समय बिताना तनाव को प्रबंधित करने में मदद कर सकता है।
9. पर्याप्त नींद लें:
- हर रात 7-9 घंटे की गुणवत्ता वाली नींद लें: नींद की कमी आपके हृदय स्वास्थ्य पर नकारात्मक प्रभाव डाल सकती है।
10. नियमित चिकित्सा जांच करवाएं:
- अपने डॉक्टर से नियमित रूप से मिलें: वे आपके जोखिम कारकों का आकलन कर सकते हैं और एथेरोस्क्लेरोसिस को रोकने या प्रबंधित करने के लिए व्यक्तिगत सलाह दे सकते हैं।
सारांश
एथेरोस्क्लेरोसिस एक ऐसी स्थिति है जिसमें धमनियों की दीवारों पर प्लाक जमा हो जाता है, जिससे वे संकुचित और कठोर हो जाती हैं। यह रक्त प्रवाह को कम करता है और हृदय रोग, स्ट्रोक और परिधीय धमनी रोग जैसी गंभीर बीमारियों का खतरा बढ़ाता है। इसके मुख्य कारणों में उच्च कोलेस्ट्रॉल, उच्च रक्तचाप, धूम्रपान और मधुमेह शामिल हैं।
शुरुआती चरणों में लक्षण अक्सर दिखाई नहीं देते, लेकिन बाद में सीने में दर्द, सांस की तकलीफ या प्रभावित क्षेत्र के आधार पर अन्य लक्षण हो सकते हैं। इसका कोई इलाज नहीं है, लेकिन स्वस्थ जीवनशैली अपनाकर, दवाओं और कुछ चिकित्सा प्रक्रियाओं से इसकी प्रगति को धीमा किया जा सकता है और जटिलताओं के जोखिम को कम किया जा सकता है। जोखिम को कम करने के लिए स्वस्थ आहार, नियमित व्यायाम, धूम्रपान न करना और मौजूदा स्वास्थ्य स्थितियों का प्रबंधन महत्वपूर्ण है।