मस्कुलर डिस्ट्रॉफी (Muscular Dystrophy): मांसपेशियों के कमजोर होने की बीमारी और उसका रिहैबिलिटेशन का संपूर्ण मार्गदर्शन
मस्कुलर डिस्ट्रॉफी (Muscular Dystrophy – MD) कोई एक अकेली बीमारी नहीं है, बल्कि यह 30 से अधिक आनुवंशिक (Genetic) बीमारियों का एक समूह है। इस बीमारी में समय के साथ इंसान की मांसपेशियां धीरे-धीरे कमजोर होने लगती हैं और उनका आकार सिकुड़ने लगता है। यह एक ऐसी स्थिति है जो मरीज की रोजमर्रा की गतिविधियों को प्रभावित करती है और गंभीर मामलों में चलने-फिरने या सांस लेने में भी कठिनाई पैदा कर सकती है।
चूंकि वर्तमान चिकित्सा विज्ञान में मस्कुलर डिस्ट्रॉफी का कोई पूर्ण स्थायी इलाज (Cure) उपलब्ध नहीं है, इसलिए रिहैबिलिटेशन (Rehabilitation) और फिजियोथेरेपी (Physiotherapy) इस बीमारी के प्रबंधन में सबसे महत्वपूर्ण भूमिका निभाते हैं। यह लेख मस्कुलर डिस्ट्रॉफी के कारणों, लक्षणों और विशेष रूप से इसके रिहैबिलिटेशन प्रक्रिया पर विस्तार से प्रकाश डालेगा।
मस्कुलर डिस्ट्रॉफी क्या है और यह क्यों होती है?
मानव शरीर में मांसपेशियों को मजबूत और सुरक्षित रखने के लिए कई तरह के प्रोटीन की आवश्यकता होती है। इनमें से सबसे महत्वपूर्ण प्रोटीन है ‘डिस्ट्रोफिन’ (Dystrophin)। मस्कुलर डिस्ट्रॉफी से पीड़ित व्यक्तियों के शरीर में आनुवंशिक दोष (जीन म्यूटेशन) के कारण यह प्रोटीन पर्याप्त मात्रा में नहीं बन पाता या बिल्कुल ही नहीं बनता है।
डिस्ट्रोफिन की कमी के कारण मांसपेशियां अपना लचीलापन और ताकत खोने लगती हैं। जैसे-जैसे उम्र बढ़ती है, मांसपेशियों के फाइबर नष्ट होने लगते हैं और उनकी जगह फैट (Fat) और स्कार टिश्यू (Scar Tissue) लेने लगते हैं।
मस्कुलर डिस्ट्रॉफी के प्रमुख प्रकार (Types of Muscular Dystrophy)
यूं तो मस्कुलर डिस्ट्रॉफी के कई प्रकार हैं, लेकिन इनमें से कुछ सबसे आम प्रकार निम्नलिखित हैं:
- डचेन मस्कुलर डिस्ट्रॉफी (Duchenne Muscular Dystrophy – DMD): यह सबसे आम और गंभीर प्रकार है जो मुख्य रूप से लड़कों को प्रभावित करता है। इसके लक्षण बचपन (आमतौर पर 2 से 5 साल की उम्र) में ही दिखने लगते हैं। इसमें मांसपेशियों की कमजोरी बहुत तेजी से बढ़ती है।
- बेकर मस्कुलर डिस्ट्रॉफी (Becker Muscular Dystrophy): यह डचेन के समान ही होता है लेकिन इसके लक्षण हल्के होते हैं और यह बीमारी धीमी गति से बढ़ती है। इसके लक्षण अक्सर किशोरावस्था या शुरुआती वयस्कता में दिखाई देते हैं।
- मायोटोनिक मस्कुलर डिस्ट्रॉफी (Myotonic Muscular Dystrophy): इस प्रकार में व्यक्ति को मांसपेशियों को सिकोड़ने के बाद उन्हें वापस ढीला करने (Relax) में परेशानी होती है। यह वयस्कों में पाया जाने वाला सबसे आम प्रकार है।
- फेसियोस्कैपुलोह्यूमरल (Facioscapulohumeral – FSHD): इसमें मुख्य रूप से चेहरे (Face), कंधों (Shoulders) और ऊपरी बांहों (Upper Arms) की मांसपेशियां कमजोर होती हैं।
- लिम्ब-गर्डल मस्कुलर डिस्ट्रॉफी (Limb-Girdle Muscular Dystrophy): इस प्रकार में कूल्हे (Hips) और कंधों (Shoulders) की मांसपेशियां सबसे पहले प्रभावित होती हैं। मरीज को कुर्सी से उठने या सीढ़ियां चढ़ने में सबसे ज्यादा दिक्कत होती है।
मस्कुलर डिस्ट्रॉफी के शुरुआती और सामान्य लक्षण (Symptoms)
लक्षण बीमारी के प्रकार और उम्र के आधार पर अलग-अलग हो सकते हैं, लेकिन कुछ सामान्य लक्षण इस प्रकार हैं:
- बार-बार गिरना: चलते-चलते अचानक संतुलन खो देना।
- गॉवर्स साइन (Gowers’ Sign): फर्श पर बैठने के बाद उठने के लिए व्यक्ति को अपने हाथों का सहारा लेकर शरीर को ऊपर धकेलना पड़ता है।
- दौड़ने या कूदने में परेशानी: सामान्य बच्चों की तरह फुर्ती न होना।
- पंजों के बल चलना (Waddling Gait): एड़ी जमीन पर टिकाने में परेशानी होना और बत्तख की चाल जैसी चाल हो जाना।
- पिंडलियों का बड़ा होना (Pseudohypertrophy): पिंडलियों (Calf muscles) की मांसपेशियां असामान्य रूप से बड़ी दिखती हैं, जो असल में मांसपेशियों के बजाय फैट जमा होने के कारण होता है।
- मांसपेशियों में दर्द और अकड़न: लगातार थकान और दर्द महसूस होना।
बीमारी का निदान और परीक्षण (Diagnosis)
डॉक्टर लक्षणों को देखकर और कुछ खास टेस्ट करवाकर इस बीमारी की पुष्टि करते हैं:
- ब्लड टेस्ट (CPK Test): क्षतिग्रस्त मांसपेशियां क्रिएटिन काइनेज (CK) एंजाइम रक्त में छोड़ती हैं। इसका उच्च स्तर मांसपेशियों की बीमारी का संकेत देता है।
- जेनेटिक टेस्टिंग (Genetic Testing): रक्त के नमूनों से जीन म्यूटेशन का पता लगाया जाता है।
- इलेक्ट्रोमायोग्राफी (EMG): यह टेस्ट मांसपेशियों में विद्युत गतिविधि (Electrical activity) को मापता है।
- मसल बायोप्सी (Muscle Biopsy): मांसपेशियों का एक छोटा सा टुकड़ा निकालकर माइक्रोस्कोप से जांच की जाती है।
मस्कुलर डिस्ट्रॉफी में रिहैबिलिटेशन और फिजियोथेरेपी (Rehabilitation & Physiotherapy)
रिहैबिलिटेशन (Rehab) मस्कुलर डिस्ट्रॉफी के इलाज की रीढ़ है। एक कुशल फिजियोथेरेपिस्ट (Physiotherapist) के मार्गदर्शन में तैयार किया गया रिहैब प्रोग्राम मरीज को ज्यादा से ज्यादा समय तक आत्मनिर्भर बनाए रखने, दर्द को कम करने और जीवन प्रत्याशा (Life expectancy) को बढ़ाने में मदद करता है।
मस्कुलर डिस्ट्रॉफी के रिहैब प्रोग्राम को निम्नलिखित मुख्य भागों में बांटा जा सकता है:
1. प्रोग्रेसिव स्ट्रेचिंग एक्सरसाइज (Progressive Stretching)
मस्कुलर डिस्ट्रॉफी में मांसपेशियां सिकुड़ कर छोटी होने लगती हैं, जिससे जोड़ों में जकड़न आ जाती है जिसे मेडिकल भाषा में कॉन्ट्रैक्चर (Contracture) कहा जाता है।
- फिजियोथेरेपिस्ट नियमित रूप से टखने (Ankle), घुटने (Knee), और कूल्हे (Hip) की स्ट्रेचिंग करवाते हैं।
- पैसिव स्ट्रेचिंग (Passive Stretching) के जरिए जोड़ों की गति (Range of Motion – ROM) को बनाए रखा जाता है। यह मरीज को लंबे समय तक चलने-फिरने में सक्षम बनाता है।
2. एरोबिक और स्ट्रेंथनिंग एक्सरसाइज (Aerobic and Strengthening Exercises)
मरीजों को पूरी तरह से आराम (Bed rest) करने की सलाह नहीं दी जाती है क्योंकि निष्क्रियता से मांसपेशियां और तेजी से कमजोर होती हैं।
- लो-इम्पैक्ट एरोबिक व्यायाम: जैसे स्थिर साइकिल चलाना (Stationary cycling) और पैदल चलना कार्डियोवैस्कुलर स्वास्थ्य को बेहतर बनाते हैं।
- हल्की स्ट्रेंथनिंग: थेरा-बैंड (Thera-bands) या बहुत हल्के वजन के साथ व्यायाम।
- सावधानी: मस्कुलर डिस्ट्रॉफी में अत्यधिक थकान वाले व्यायाम (Over-exertion) से बचना चाहिए, क्योंकि इससे मांसपेशियों के फाइबर टूट सकते हैं (Overwork weakness)। व्यायाम हमेशा ‘थकान होने से पहले रुक जाने’ के नियम पर आधारित होना चाहिए।
3. हाइड्रोथेरेपी या एक्वाटिक थेरेपी (Hydrotherapy)
पानी के अंदर व्यायाम करना मस्कुलर डिस्ट्रॉफी के मरीजों के लिए किसी वरदान से कम नहीं है।
- पानी का उछाल (Buoyancy) शरीर के वजन को कम कर देता है, जिससे कमजोर मांसपेशियों और जोड़ों पर दबाव नहीं पड़ता।
- गुनगुना पानी मांसपेशियों को आराम देता है और दर्द व अकड़न को कम करता है। मरीज पानी में वे गतिविधियां भी आसानी से कर सकता है जो जमीन पर उसके लिए संभव नहीं होतीं।
4. रेस्पिरेटरी या चेस्ट फिजियोथेरेपी (Chest Physiotherapy)
जैसे-जैसे बीमारी बढ़ती है, सांस लेने में मदद करने वाली मांसपेशियां (डायफ्राम आदि) कमजोर होने लगती हैं। इससे फेफड़ों में संक्रमण (Pneumonia) का खतरा बढ़ जाता है।
- डीप ब्रीदिंग एक्सरसाइज: फेफड़ों की क्षमता (Lung capacity) को बनाए रखने के लिए।
- कफ असिस्ट (Cough Assist) तकनीकें: फिजियोथेरेपिस्ट मरीज को सही तरीके से खांसना सिखाते हैं ताकि फेफड़ों से बलगम आसानी से बाहर निकल सके।
- स्पाइरोमेट्री (Spirometry) और बैलून फुलाने जैसे व्यायाम श्वसन प्रणाली को मजबूत रखते हैं।
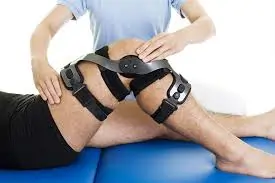
5. ऑर्थोटिक्स और मोबिलिटी उपकरण (Orthotics and Adaptive Equipment)
रिहैब का एक बड़ा हिस्सा उपकरणों की मदद से मरीज को आत्मनिर्भर बनाना है।
- AFO (Ankle-Foot Orthosis): यह एक विशेष प्रकार का ब्रेस (Brace) है जिसे रात में या दिन में पहना जाता है। यह टखने को 90 डिग्री पर रखता है और पंजों को नीचे की ओर लटकने (Foot drop) और कॉन्ट्रैक्चर से बचाता है।
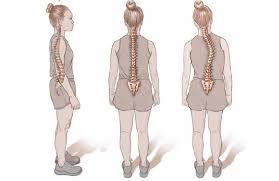
- व्हीलचेयर, वॉकर, और स्टैंडिंग फ्रेम (Standing frames) का उपयोग सही समय पर शुरू करने से रीढ़ की हड्डी के टेढ़ेपन (Scoliosis) को रोका जा सकता है।
6. ऑक्यूपेशनल थेरेपी (Occupational Therapy)
ऑक्यूपेशनल थेरेपी का मुख्य उद्देश्य मरीज को उसके दैनिक जीवन के काम (ADLs – Activities of Daily Living) करने में मदद करना है।
- खाने, नहाने, लिखने या कंप्यूटर चलाने के लिए विशेष उपकरणों का उपयोग सिखाना।
- घर के वातावरण में बदलाव (जैसे बाथरूम में ग्रैब बार लगाना, रैंप बनाना) ताकि मरीज सुरक्षित महसूस कर सके।
आहार, पोषण और वजन प्रबंधन (Diet and Weight Management)
मस्कुलर डिस्ट्रॉफी के मरीजों के लिए आहार का विशेष महत्व है। चूंकि शारीरिक गतिविधि कम हो जाती है, इसलिए वजन बढ़ने (Obesity) का खतरा बहुत ज्यादा रहता है।
- वजन पर नियंत्रण: शरीर का अतिरिक्त वजन कमजोर पैरों और रीढ़ की हड्डी पर भारी दबाव डालता है, जिससे मरीज का चलना और भी जल्दी बंद हो सकता है।
- उच्च फाइबर और हाइड्रेशन: कब्ज (Constipation) इस बीमारी में एक आम समस्या है। इसलिए भोजन में ताजे फल, सब्जियां, साबुत अनाज और पर्याप्त पानी शामिल होना चाहिए।
- कैल्शियम और विटामिन D: कॉर्टिकोस्टेरॉइड (Corticosteroid) दवाओं के इस्तेमाल और कम धूप मिलने से हड्डियां कमजोर (Osteoporosis) हो सकती हैं। डॉक्टर की सलाह पर कैल्शियम और विटामिन डी के सप्लीमेंट्स लेना आवश्यक है।
माता-पिता और देखभाल करने वालों के लिए जरूरी टिप्स
यदि आपके घर में कोई बच्चा या सदस्य मस्कुलर डिस्ट्रॉफी से पीड़ित है, तो शारीरिक इलाज के साथ-साथ मानसिक संबल भी बहुत जरूरी है:
- मनोवैज्ञानिक सहायता (Psychological Support): बीमारी के बढ़ने का तनाव मरीज और परिवार दोनों को अवसाद (Depression) की ओर धकेल सकता है। सपोर्ट ग्रुप्स से जुड़ें और जरूरत पड़ने पर मनोवैज्ञानिक काउंसलर की मदद लें।
- सकारात्मक माहौल: मरीज को उसकी क्षमताओं के अनुसार काम करने के लिए प्रेरित करें। उन्हें यह महसूस न होने दें कि वे दूसरों पर पूरी तरह बोझ हैं।
- नियमित फॉलो-अप: न्यूरोलॉजिस्ट, फिजियोथेरेपिस्ट, और डाइटिशियन की टीम के साथ लगातार संपर्क में रहें।
निष्कर्ष (Conclusion)
मस्कुलर डिस्ट्रॉफी (Muscular Dystrophy) निश्चित रूप से एक चुनौतीपूर्ण बीमारी है, लेकिन सही समय पर एक सघन और सुव्यवस्थित रिहैबिलिटेशन और फिजियोथेरेपी प्रोग्राम शुरू करने से इसके दुष्प्रभावों को काफी हद तक धीमा किया जा सकता है। विज्ञान लगातार प्रगति कर रहा है और जीन थेरेपी (Gene therapy) जैसे नए उपचारों पर दुनिया भर में तेजी से रिसर्च चल रही है।
तब तक, नियमित स्ट्रेचिंग, चेस्ट फिजियोथेरेपी, सही उपकरण, और सकारात्मक जीवनशैली ही इस बीमारी से लड़ने के सबसे मजबूत हथियार हैं। एक अनुभवी फिजियोथेरेपिस्ट का मार्गदर्शन न केवल मरीज के शारीरिक कष्ट को कम करता है, बल्कि उन्हें एक सम्मानित और बेहतर जीवन जीने का आत्मविश्वास भी प्रदान करता है।