ऑस्टियोमाइलाइटिस
ऑस्टियोमाइलाइटिस क्या हैं?
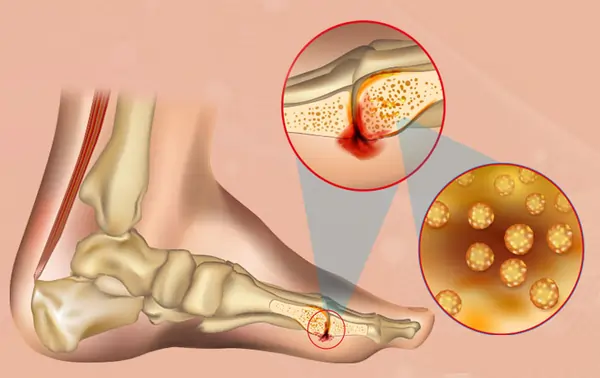
ऑस्टियोमाइलाइटिस हड्डी का एक संक्रमण है। यह बैक्टीरिया, कवक या अन्य सूक्ष्मजीवों के कारण हो सकता है। संक्रमण रक्तप्रवाह के माध्यम से शरीर के किसी अन्य हिस्से से हड्डी तक पहुंच सकता है, या यह खुले फ्रैक्चर या सर्जरी के बाद सीधे हड्डी में प्रवेश कर सकता है।
ऑस्टियोमाइलाइटिस के कारण:
- बैक्टीरियल संक्रमण: यह ऑस्टियोमाइलाइटिस का सबसे आम कारण है। स्टैफिलोकोकस ऑरियस नामक बैक्टीरिया अक्सर इसका कारण बनता है।
- कवक संक्रमण: दुर्लभ मामलों में, कवक भी ऑस्टियोमाइलाइटिस का कारण बन सकते हैं, खासकर कमजोर प्रतिरक्षा प्रणाली वाले लोगों में।
- खुले फ्रैक्चर: जब हड्डी टूट जाती है और त्वचा टूट जाती है, तो बैक्टीरिया सीधे हड्डी में प्रवेश कर सकते हैं।
- सर्जरी: हड्डी की सर्जरी के दौरान संक्रमण हो सकता है।
- रक्तप्रवाह संक्रमण: शरीर के किसी अन्य हिस्से में संक्रमण रक्तप्रवाह के माध्यम से हड्डी तक फैल सकता है।
ऑस्टियोमाइलाइटिस के लक्षण:
ऑस्टियोमाइलाइटिस के लक्षण संक्रमण की गंभीरता और स्थान के आधार पर भिन्न हो सकते हैं। कुछ सामान्य लक्षणों में शामिल हैं:
- हड्डी में दर्द
- बुखार
- ठंड लगना
- थकान
- लालिमा, सूजन और गर्मी प्रभावित क्षेत्र में
- चलने या हिलने में कठिनाई
ऑस्टियोमाइलाइटिस का निदान:
ऑस्टियोमाइलाइटिस का निदान करने के लिए डॉक्टर निम्नलिखित परीक्षण कर सकते हैं:
- शारीरिक परीक्षा: डॉक्टर प्रभावित क्षेत्र की जांच करेंगे और आपके लक्षणों के बारे में पूछेंगे।
- रक्त परीक्षण: रक्त परीक्षण संक्रमण के लक्षणों को दिखा सकते हैं, जैसे कि श्वेत रक्त कोशिकाओं की संख्या में वृद्धि।
- इमेजिंग परीक्षण: एक्स-रे, एमआरआई और सीटी स्कैन हड्डी में संक्रमण के संकेतों को दिखा सकते हैं।
- हड्डी बायोप्सी: कुछ मामलों में, संक्रमण के कारण का पता लगाने के लिए हड्डी का एक छोटा सा नमूना लिया जा सकता है।
ऑस्टियोमाइलाइटिस का उपचार:
ऑस्टियोमाइलाइटिस का उपचार आमतौर पर एंटीबायोटिक दवाओं और सर्जरी का संयोजन होता है।
- एंटीबायोटिक दवाएं: संक्रमण को दूर करने के लिए एंटीबायोटिक दवाएं दी जाती हैं। इन्हें कुछ हफ्तों या महीनों तक नसों के माध्यम से या मौखिक रूप से लिया जा सकता है।
- सर्जरी: यदि संक्रमण गंभीर है या एंटीबायोटिक दवाओं से ठीक नहीं हो रहा है, तो संक्रमित हड्डी और ऊतक को हटाने के लिए सर्जरी की आवश्यकता हो सकती है।
ऑस्टियोमाइलाइटिस के कारण क्या हैं?
ऑस्टियोमाइलाइटिस हड्डी का संक्रमण है, जिसके कई संभावित कारण हैं:
- बैक्टीरियल संक्रमण: यह सबसे आम कारण है, जिसमें स्टैफिलोकोकस ऑरियस बैक्टीरिया अक्सर जिम्मेदार होता है। बैक्टीरिया रक्तप्रवाह के माध्यम से शरीर के किसी अन्य हिस्से से हड्डी तक पहुँच सकते हैं, या खुले फ्रैक्चर या सर्जरी के दौरान सीधे हड्डी में प्रवेश कर सकते हैं।
- कवक संक्रमण: कमजोर प्रतिरक्षा प्रणाली वाले लोगों में दुर्लभ मामलों में कवक भी ऑस्टियोमाइलाइटिस का कारण बन सकते हैं।
- खुले फ्रैक्चर: जब हड्डी टूट जाती है और त्वचा फट जाती है, तो बैक्टीरिया सीधे हड्डी में प्रवेश कर सकते हैं।
- सर्जरी: हड्डी की सर्जरी के दौरान संक्रमण हो सकता है, खासकर यदि प्रत्यारोपण (जैसे कृत्रिम जोड़, प्लेटें, स्क्रू) का उपयोग किया जाता है।
- रक्तप्रवाह संक्रमण (Hematogenous Osteomyelitis): शरीर के किसी अन्य हिस्से में संक्रमण (जैसे निमोनिया, मूत्र पथ संक्रमण, त्वचा संक्रमण) रक्तप्रवाह के माध्यम से हड्डी तक फैल सकता है। यह बच्चों में अधिक आम है।
- सीधे प्रवेश (Direct Inoculation): बैक्टीरिया सीधे हड्डी में प्रवेश कर सकते हैं, जैसे कि किसी चोट (पंचर घाव, जानवर का काटना) के कारण या सर्जरी के दौरान।
- आस-पास के संक्रमण का फैलना (Contiguous Spread): हड्डी के पास के संक्रमित ऊतकों (जैसे त्वचा, मांसपेशी) से संक्रमण हड्डी तक फैल सकता है। यह मधुमेह के रोगियों में पैर के अल्सर के कारण आम है।
कुछ स्थितियाँ जो ऑस्टियोमाइलाइटिस के खतरे को बढ़ा सकती हैं (Risk Factors):
- कमजोर प्रतिरक्षा प्रणाली: मधुमेह (विशेषकर अनियंत्रित), एचआईवी/एड्स, कैंसर, कीमोथेरेपी या स्टेरॉयड जैसी दवाएं लेने वाले लोग।
- खराब रक्त परिसंचरण: परिधीय धमनी रोग, मधुमेह, धूम्रपान।
- नशीली दवाओं का इंजेक्शन: गैर-बाँझ सुइयों का उपयोग संक्रमण के खतरे को बढ़ाता है।
- हालिया चोट या सर्जरी: विशेष रूप से खुले फ्रैक्चर या प्रत्यारोपण वाली सर्जरी।
- डायलिसिस: डायलिसिस के लिए इस्तेमाल की जाने वाली ट्यूबिंग बैक्टीरिया के प्रवेश का मार्ग प्रदान कर सकती है।
- प्रेशर अल्सर (बेडsores): लंबे समय तक एक ही स्थिति में रहने वाले लोगों में।
- सिकल सेल एनीमिया: इस आनुवंशिक स्थिति वाले लोगों में कुछ प्रकार के संक्रमण का खतरा बढ़ जाता है।
ऑस्टियोमाइलाइटिस के संकेत और लक्षण क्या हैं?
ऑस्टियोमाइलाइटिस के संकेत और लक्षण संक्रमण की गंभीरता, स्थान और क्या यह तीव्र (अचानक शुरू होने वाला) है या क्रोनिक (लंबे समय तक चलने वाला) है, इस पर निर्भर करते हैं।
तीव्र (Acute) ऑस्टियोमाइलाइटिस के सामान्य संकेत और लक्षण:
- हड्डी में दर्द: यह प्रभावित हड्डी में तेज, धड़कता हुआ या सुस्त दर्द हो सकता है। दर्द अक्सर गंभीर होता है और हिलने-डुलने या छूने पर बढ़ सकता है।
- बुखार: आमतौर पर उच्च तापमान (101°F या 38.3°C से ऊपर) होता है।
- ठंड लगना: बुखार के साथ ठंड लगना महसूस हो सकता है।
- थकान (Fatigue): अत्यधिक कमजोरी और ऊर्जा की कमी महसूस हो सकती है।
- प्रभावित क्षेत्र में लालिमा, सूजन और गर्मी: हड्डी के ऊपर की त्वचा लाल, सूजी हुई और छूने पर गर्म महसूस हो सकती है।
- चलने या हिलने में कठिनाई: यदि संक्रमण पैर या हाथ की हड्डी में है, तो उस अंग का उपयोग करने में दर्द और कठिनाई हो सकती है।
- अस्वस्थ महसूस करना (Malaise): सामान्य तौर पर बीमार महसूस होना।
बच्चों में तीव्र ऑस्टियोमाइलाइटिस के अतिरिक्त लक्षण:
- चिड़चिड़ापन
- प्रभावित अंग का उपयोग करने से इनकार करना
- नवजात शिशुओं में, लक्षण विशिष्ट नहीं हो सकते हैं और इसमें केवल बुखार, सुस्ती या खिलाने में कठिनाई शामिल हो सकती है।
क्रोनिक (Chronic) ऑस्टियोमाइलाइटिस के सामान्य संकेत और लक्षण:
क्रोनिक ऑस्टियोमाइलाइटिस तीव्र संक्रमण के अनुपचारित रहने या अपर्याप्त रूप से इलाज किए जाने के बाद विकसित हो सकता है। इसके लक्षण तीव्र ऑस्टियोमाइलाइटिस की तुलना में अधिक धीरे-धीरे विकसित होते हैं और कम तीव्र हो सकते हैं, लेकिन लंबे समय तक बने रहते हैं।
- हड्डी में लगातार, सुस्त दर्द: दर्द तीव्र संक्रमण जितना गंभीर नहीं हो सकता है, लेकिन यह लगातार बना रहता है।
- बार-बार होने वाला संक्रमण: प्रभावित क्षेत्र में बार-बार सूजन, लालिमा और दर्द के एपिसोड हो सकते हैं।
- साइनस ट्रैक्ट (Sinus Tracts): त्वचा में खुले घाव बन सकते हैं जिनसे मवाद या अन्य तरल पदार्थ निकलता रहता है। यह क्रोनिक ऑस्टियोमाइलाइटिस का एक विशिष्ट लक्षण है।
- हड्डी का मोटा होना या विकृति: लंबे समय तक संक्रमण के कारण हड्डी मोटी या असामान्य आकार की हो सकती है।
- लगातार थकान: ऊर्जा की कमी बनी रह सकती है।
- कभी-कभी हल्का बुखार: तीव्र बुखार की तरह उच्च तापमान हमेशा मौजूद नहीं होता है।
ऑस्टियोमाइलाइटिस का खतरा किसे अधिक होता है?
ऑस्टियोमाइलाइटिस का खतरा निम्नलिखित लोगों में अधिक होता है:
चिकित्सीय स्थितियाँ:
- कमजोर प्रतिरक्षा प्रणाली: मधुमेह (विशेषकर अनियंत्रित), एचआईवी/एड्स, कैंसर, कीमोथेरेपी या स्टेरॉयड जैसी दवाएं लेने वाले लोग।
- खराब रक्त परिसंचरण: परिधीय धमनी रोग, मधुमेह, धूम्रपान।
- सिकल सेल एनीमिया: इस आनुवंशिक स्थिति वाले लोगों में कुछ प्रकार के संक्रमण का खतरा बढ़ जाता है।
- प्रेशर अल्सर (बेडsores): लंबे समय तक एक ही स्थिति में रहने वाले लोगों में।
- परिधीय न्यूरोपैथी: नसों का नुकसान, अक्सर मधुमेह के कारण होता है, जिससे घावों का पता लगाना मुश्किल हो जाता है जो संक्रमित हो सकते हैं।
जीवनशैली और अन्य कारक:
- नशीली दवाओं का इंजेक्शन: गैर-बाँझ सुइयों का उपयोग संक्रमण के खतरे को बढ़ाता है।
- हालिया चोट या सर्जरी: विशेष रूप से खुले फ्रैक्चर या प्रत्यारोपण वाली सर्जरी (जैसे कृत्रिम जोड़, प्लेटें, स्क्रू)।
- डायलिसिस: डायलिसिस के लिए इस्तेमाल की जाने वाली ट्यूबिंग बैक्टीरिया के प्रवेश का मार्ग प्रदान कर सकती है।
- वृद्ध वयस्क: उम्र बढ़ने के साथ प्रतिरक्षा प्रणाली कमजोर हो सकती है और अन्य स्वास्थ्य समस्याएं बढ़ सकती हैं।
- बच्चे: बच्चों में रक्तप्रवाह के माध्यम से हड्डी में संक्रमण (हेमेटोजेनस ऑस्टियोमाइलाइटिस) अधिक आम है, खासकर श्वसन संक्रमण या चिकनपॉक्स के बाद।
ऑस्टियोमाइलाइटिस से कौन सी बीमारियां जुड़ी हैं?
ऑस्टियोमाइलाइटिस, हड्डी का संक्रमण, विभिन्न बीमारियों और स्थितियों से जुड़ा हो सकता है, जो या तो इसके कारण बन सकती हैं या इसकी जटिलताओं के रूप में उत्पन्न हो सकती हैं:
स्थितियाँ जो ऑस्टियोमाइलाइटिस का खतरा बढ़ाती हैं:
- डायबिटीज (विशेषकर अनियंत्रित): कमजोर प्रतिरक्षा प्रणाली और खराब रक्त परिसंचरण के कारण संक्रमण का खतरा बढ़ जाता है, खासकर पैरों में।
- परिधीय धमनी रोग: खराब रक्त प्रवाह संक्रमण से लड़ने की शरीर की क्षमता को कम करता है।
- सिकल सेल एनीमिया: रक्त प्रवाह में समस्या और कमजोर प्रतिरक्षा प्रणाली के कारण संक्रमण का खतरा बढ़ जाता है।
- एचआईवी/एड्स: कमजोर प्रतिरक्षा प्रणाली संक्रमण के प्रति संवेदनशीलता बढ़ाती है।
- कैंसर: विशेष रूप से वे कैंसर जो प्रतिरक्षा प्रणाली को कमजोर करते हैं या जिनके इलाज में कीमोथेरेपी या विकिरण शामिल है।
- गुर्दे की बीमारी (डायलिसिस पर): कमजोर प्रतिरक्षा प्रणाली और चिकित्सा प्रक्रियाओं के कारण संक्रमण का खतरा बढ़ जाता है।
- रुमेटीइड गठिया और अन्य ऑटोइम्यून बीमारियाँ: प्रतिरक्षा प्रणाली को दबाने वाली दवाओं का उपयोग संक्रमण के खतरे को बढ़ा सकता है।
- नशीली दवाओं का इंजेक्शन: गैर-बाँझ सुइयों का उपयोग सीधे रक्तप्रवाह में बैक्टीरिया पहुंचा सकता है।
- प्रत्यारोपण (जैसे कृत्रिम जोड़, प्लेटें, स्क्रू): सर्जरी के दौरान संक्रमण का खतरा होता है, और प्रत्यारोपित सामग्री बैक्टीरिया के लिए एक सतह प्रदान कर सकती है।
- प्रेशर अल्सर (बेडसोर्स): त्वचा में खुले घाव संक्रमण के प्रवेश का मार्ग बन सकते हैं जो हड्डी तक फैल सकते हैं।
- परिधीय न्यूरोपैथी: नसों का नुकसान घावों का पता लगाना मुश्किल बना सकता है, जिससे संक्रमण का खतरा बढ़ जाता है।
- मोटापा: कुछ अध्ययनों से पता चला है कि मोटापा ऑस्टियोमाइलाइटिस के बढ़ते खतरे से जुड़ा हो सकता है।
- कुपोषण: कमजोर प्रतिरक्षा प्रणाली के कारण संक्रमण का खतरा बढ़ जाता है।
ऑस्टियोमाइलाइटिस से जुड़ी जटिलताएँ जो अन्य बीमारियों का कारण बन सकती हैं:
- सेप्टिक आर्थराइटिस: हड्डी का संक्रमण पास के जोड़ों में फैल सकता है, जिससे जोड़ों में संक्रमण हो सकता है।
- ऑस्टियोनेक्रोसिस (हड्डी का क्षय): संक्रमण से हड्डी में रक्त प्रवाह बाधित हो सकता है, जिससे हड्डी के ऊतक की मृत्यु हो सकती है।
- सेप्सिस (रक्त विषाक्तता): संक्रमण रक्तप्रवाह में फैल सकता है, जिससे एक जानलेवा स्थिति पैदा हो सकती है।
- क्रोनिक ऑस्टियोमाइलाइटिस: तीव्र संक्रमण का ठीक से इलाज न होने पर या बार-बार होने पर यह स्थिति विकसित हो सकती है, जिसमें हड्डी में लगातार संक्रमण और सूजन बनी रहती है। क्रोनिक ऑस्टियोमाइलाइटिस साइनस ट्रैक्ट (त्वचा से मवाद निकलने के रास्ते) और हड्डी की विकृति का कारण बन सकता है।
- विकास में बाधा (बच्चों में): यदि ऑस्टियोमाइलाइटिस बच्चों में विकास प्लेट (हड्डी के सिरों पर नरम क्षेत्र) को प्रभावित करता है, तो यह हड्डी के विकास को बाधित कर सकता है।
- अंग काटना (Amputation): गंभीर और अनुपचारित मामलों में, संक्रमण को नियंत्रित करने के लिए अंग काटना आवश्यक हो सकता है।
- स्किन कैंसर (दुर्लभ): क्रोनिक ऑस्टियोमाइलाइटिस के कारण बनने वाले लंबे समय तक चलने वाले साइनस ट्रैक्ट में स्क्वैमस सेल कार्सिनोमा (एक प्रकार का त्वचा कैंसर) विकसित होने का बहुत कम जोखिम होता है (जिसे मार्जोलिन अल्सर कहा जाता है)।
ऑस्टियोमाइलाइटिस का निदान कैसे करें?
ऑस्टियोमाइलाइटिस का निदान एक बहुआयामी प्रक्रिया है जिसमें चिकित्सा इतिहास, शारीरिक परीक्षा, रक्त परीक्षण और इमेजिंग अध्ययन शामिल हैं। कुछ मामलों में, संक्रमण के कारण की पहचान करने के लिए हड्डी बायोप्सी की आवश्यकता हो सकती है। निदान प्रक्रिया में निम्नलिखित चरण शामिल हैं:
1. चिकित्सा इतिहास और शारीरिक परीक्षा:
- चिकित्सा इतिहास: डॉक्टर आपके लक्षणों, उनकी शुरुआत और अवधि, किसी भी हालिया चोट या सर्जरी, अन्य चिकित्सा स्थितियों (जैसे मधुमेह, कमजोर प्रतिरक्षा प्रणाली) और आपके द्वारा ली जा रही दवाओं के बारे में पूछेंगे।
- शारीरिक परीक्षा: डॉक्टर प्रभावित क्षेत्र की जांच करेंगे, जिसमें लालिमा, सूजन, गर्मी और कोमलता जैसे संक्रमण के लक्षणों की तलाश शामिल है। वे गति की सीमा और दर्द के स्तर का भी आकलन कर सकते हैं।
2. रक्त परीक्षण:
रक्त परीक्षण संक्रमण के लक्षणों और सूजन के स्तर का आकलन करने में मदद करते हैं:
- श्वेत रक्त कोशिका गणना (WBC count): संक्रमण की उपस्थिति में अक्सर बढ़ जाती है।
- एरिथ्रोसाइट अवसादन दर (ESR) और सी-रिएक्टिव प्रोटीन (CRP): ये सूजन के मार्कर हैं और ऑस्टियोमाइलाइटिस में अक्सर ऊंचे होते हैं।
- रक्त संस्कृति: रक्तप्रवाह में बैक्टीरिया या अन्य सूक्ष्मजीवों की उपस्थिति की जांच के लिए किया जाता है, खासकर हेमेटोजेनस ऑस्टियोमाइलाइटिस (रक्तप्रवाह के माध्यम से फैलने वाला संक्रमण) के मामलों में।
3. इमेजिंग अध्ययन:
हड्डी में संक्रमण के संकेतों की कल्पना करने और संक्रमण की सीमा का आकलन करने के लिए विभिन्न इमेजिंग तकनीकों का उपयोग किया जाता है:
- एक्स-रे: शुरुआती चरणों में एक्स-रे सामान्य हो सकते हैं, लेकिन कुछ हफ्तों के बाद हड्डी में बदलाव, जैसे कि पेरीओस्टियल प्रतिक्रिया (हड्डी की बाहरी परत का मोटा होना) या हड्डी का विनाश दिखाई दे सकता है।
- मैग्नेटिक रेजोनेंस इमेजिंग (MRI): एमआरआई ऑस्टियोमाइलाइटिस के निदान के लिए सबसे संवेदनशील और विशिष्ट इमेजिंग तकनीक है, खासकर शुरुआती चरणों में। यह हड्डी मज्जा में सूजन, आसपास के नरम ऊतकों में संक्रमण और साइनस ट्रैक्ट (यदि मौजूद हो) को स्पष्ट रूप से दिखा सकता है।
- कंप्यूटेड टोमोग्राफी (CT) स्कैन: सीटी स्कैन हड्डी की संरचनाओं की विस्तृत क्रॉस-सेक्शनल छवियां प्रदान करता है और जटिल हड्डी संक्रमण, हड्डी के विनाश या साइनस ट्रैक्ट का आकलन करने में सहायक हो सकता है, खासकर जब एमआरआई संभव न हो।
- हड्डी स्कैन (न्यूक्लियर मेडिसिन स्कैनिंग): एक रेडियोधर्मी ट्रेसर को रक्तप्रवाह में इंजेक्ट किया जाता है, और एक विशेष स्कैनर हड्डी में बढ़ी हुई गतिविधि वाले क्षेत्रों का पता लगाता है, जो संक्रमण या हड्डी के टर्नओवर का संकेत दे सकता है। यह शुरुआती संक्रमण का पता लगाने में सहायक हो सकता है, लेकिन यह संक्रमण और अन्य हड्डी रोगों के बीच अंतर नहीं कर सकता है।
- डब्ल्यूबीसी स्कैन (लेबल्ड श्वेत रक्त कोशिका स्कैन): इस स्कैन में, रोगी की श्वेत रक्त कोशिकाओं को रेडियोधर्मी पदार्थ से लेबल किया जाता है और फिर वापस इंजेक्ट किया जाता है। स्कैनर संक्रमण के क्षेत्रों में लेबल वाली कोशिकाओं के जमाव को दिखाता है, जो ऑस्टियोमाइलाइटिस का पता लगाने में अधिक विशिष्ट हो सकता है।
4. हड्डी बायोप्सी:
ऑस्टियोमाइलाइटिस के निश्चित निदान के लिए अक्सर हड्डी बायोप्सी की आवश्यकता होती है, खासकर संक्रमण के कारण सूक्ष्मजीव की पहचान करने और उचित एंटीबायोटिक चिकित्सा का मार्गदर्शन करने के लिए। बायोप्सी निम्नलिखित तरीकों से प्राप्त की जा सकती है:
- सुई बायोप्सी: त्वचा के माध्यम से हड्डी में एक सुई डालकर हड्डी का एक छोटा सा नमूना निकाला जाता है। यह प्रक्रिया इमेजिंग मार्गदर्शन (जैसे एक्स-रे या सीटी स्कैन) के तहत की जा सकती है।
- सर्जिकल बायोप्सी: सर्जरी के दौरान सीधे संक्रमित हड्डी का नमूना लिया जाता है।
बायोप्सी के नमूने को माइक्रोस्कोपी के तहत जांचा जाता है और बैक्टीरिया या कवक जैसे संक्रामक जीवों की पहचान के लिए कल्चर किया जाता है। एंटीबायोटिक संवेदनशीलता परीक्षण भी किया जा सकता है ताकि यह निर्धारित किया जा सके कि कौन सी एंटीबायोटिक दवाएं संक्रमण के खिलाफ सबसे प्रभावी होंगी।
निदान आमतौर पर इन विभिन्न परीक्षणों के परिणामों के संयोजन पर आधारित होता है। डॉक्टर आपके लक्षणों, शारीरिक परीक्षा के निष्कर्षों और प्रयोगशाला और इमेजिंग परिणामों का मूल्यांकन करके ऑस्टियोमाइलाइटिस का निदान करेंगे और उचित उपचार योजना विकसित करेंगे। प्रारंभिक और सटीक निदान सफल उपचार के लिए महत्वपूर्ण है।
ऑस्टियोमाइलाइटिस का इलाज क्या है?
ऑस्टियोमाइलाइटिस का इलाज एक बहुआयामी दृष्टिकोण है जिसका मुख्य लक्ष्य हड्डी में संक्रमण को समाप्त करना, आगे हड्डी क्षति को रोकना और कार्य को बहाल करना है। उपचार योजना संक्रमण की गंभीरता, प्रकार (तीव्र या क्रोनिक), स्थान और समग्र रोगी स्वास्थ्य पर निर्भर करती है। इसमें आमतौर पर एंटीबायोटिक दवाएं और सर्जिकल हस्तक्षेप का संयोजन शामिल होता है।
1. एंटीबायोटिक दवाएं:
- प्रारंभिक चिकित्सा (Empirical Therapy): निदान की पुष्टि होने और विशिष्ट रोगज़नक़ की पहचान होने से पहले, डॉक्टर अक्सर ब्रॉड-स्पेक्ट्रम एंटीबायोटिक दवाओं के साथ इलाज शुरू करते हैं जो कई प्रकार के बैक्टीरिया को कवर करती हैं। एंटीबायोटिक का चुनाव संक्रमण की संभावित उत्पत्ति और रोगी की स्वास्थ्य स्थिति पर आधारित होता है।
- संवेदनशील एंटीबायोटिक चिकित्सा (Definitive Therapy): जब हड्डी बायोप्सी या रक्त संस्कृति से रोगज़नक़ की पहचान हो जाती है और एंटीबायोटिक संवेदनशीलता परीक्षण के परिणाम उपलब्ध हो जाते हैं, तो एंटीबायोटिक चिकित्सा को विशिष्ट बैक्टीरिया के खिलाफ सबसे प्रभावी दवा में बदल दिया जाता है।
- प्रशासन का मार्ग: तीव्र ऑस्टियोमाइलाइटिस में, एंटीबायोटिक दवाओं को अक्सर कई हफ्तों (आमतौर पर 4-6 सप्ताह) के लिए अंतःशिरा (IV) रूप से दिया जाता है ताकि रक्तप्रवाह में दवा का उच्च स्तर प्राप्त किया जा सके और हड्डी में प्रवेश सुनिश्चित हो सके। क्रोनिक ऑस्टियोमाइलाइटिस में, IV एंटीबायोटिक दवाओं के बाद लंबी अवधि (कई हफ्तों या महीनों) के लिए मौखिक एंटीबायोटिक दवाओं की आवश्यकता हो सकती है।
- पोरस एंटीबायोटिक सीमेंट स्पैसर (Antibiotic Cement Spacers): कुछ सर्जिकल प्रक्रियाओं में, विशेष रूप से कृत्रिम जोड़ों के संक्रमण के मामलों में, एंटीबायोटिक युक्त सीमेंट स्पैसर को संक्रमित ऊतक को हटाने के बाद रखा जा सकता है ताकि स्थानीय रूप से उच्च सांद्रता में एंटीबायोटिक दवा दी जा सके।
2. सर्जिकल हस्तक्षेप:
सर्जरी ऑस्टियोमाइलाइटिस के इलाज में महत्वपूर्ण भूमिका निभाती है, खासकर निम्नलिखित स्थितियों में:
- संक्रमित ऊतक और हड्डी का डिब्राइडमेंट (Debridement): सर्जरी का मुख्य लक्ष्य सभी संक्रमित और मृत हड्डी (सेक्वेस्ट्रम), मवाद और अन्य संक्रमित ऊतकों को हटाना है। यह स्वस्थ रक्त आपूर्ति वाले ऊतक को उजागर करने में मदद करता है, जिससे एंटीबायोटिक दवाएं प्रभावी ढंग से संक्रमण तक पहुंच सकती हैं।
- फोड़ा जल निकासी (Abscess Drainage): यदि हड्डी के आसपास या नरम ऊतकों में मवाद का संग्रह (फोड़ा) बन गया है, तो इसे शल्य चिकित्सा द्वारा निकाला जाता है।
- बायोफिल्म को हटाना: प्रत्यारोपित सामग्री (जैसे कृत्रिम जोड़, प्लेटें, स्क्रू) पर बैक्टीरिया बायोफिल्म बना सकते हैं, जो एंटीबायोटिक दवाओं के लिए प्रतिरोधी हो सकता है। ऐसी स्थितियों में, संक्रमित प्रत्यारोपण को हटाने की आवश्यकता हो सकती है।
- हड्डी स्थिरीकरण (Bone Stabilization): फ्रैक्चर से जुड़े ऑस्टियोमाइलाइटिस के मामलों में, हड्डी को स्थिर करने के लिए सर्जरी की आवश्यकता हो सकती है, जिसमें आंतरिक या बाहरी फिक्सेशन उपकरणों का उपयोग शामिल हो सकता है।
- संवहनीकरण में सुधार (Improving Vascularity): क्रोनिक ऑस्टियोमाइलाइटिस में, प्रभावित हड्डी में रक्त प्रवाह खराब हो सकता है। कुछ मामलों में, संवहनीकृत ऊतक ग्राफ्ट (जैसे मांसपेशी फ्लैप) को प्रत्यारोपित किया जा सकता है ताकि रक्त आपूर्ति में सुधार हो और उपचार को बढ़ावा मिले।
- साइनस ट्रैक्ट का प्रबंधन: क्रोनिक ऑस्टियोमाइलाइटिस में बनने वाले साइनस ट्रैक्ट को शल्य चिकित्सा द्वारा हटाया जा सकता है।
- अंग काटना (Amputation): गंभीर, अनुपचारित या व्यापक संक्रमण के दुर्लभ मामलों में जहां अन्य सभी उपचार विफल हो जाते हैं, जीवन को बचाने या आगे संक्रमण को फैलने से रोकने के लिए अंग काटना आवश्यक हो सकता है।
3. सहायक देखभाल:
- दर्द प्रबंधन: दर्द को नियंत्रित करने के लिए दर्द निवारक दवाएं दी जाती हैं।
- स्थिरीकरण (Immobilization): प्रभावित अंग को स्थिर करने से दर्द कम हो सकता है और उपचार को बढ़ावा मिल सकता है। इसमें स्प्लिंट, कास्ट या बिस्तर पर आराम शामिल हो सकता है।
- भौतिक चिकित्सा (Physical Therapy): संक्रमण नियंत्रित होने के बाद, गति की सीमा, ताकत और कार्य को बहाल करने के लिए भौतिक चिकित्सा शुरू की जाती है।
- पोषण: उचित पोषण समग्र स्वास्थ्य और उपचार प्रक्रिया के लिए महत्वपूर्ण है।
ऑस्टियोमाइलाइटिस का घरेलू इलाज क्या है?
ऑस्टियोमाइलाइटिस एक गंभीर हड्डी का संक्रमण है जिसके लिए तत्काल और पेशेवर चिकित्सा उपचार की आवश्यकता होती है। इसका कोई प्रभावी या सुरक्षित घरेलू इलाज नहीं है।
ऑस्टियोमाइलाइटिस में बैक्टीरिया, कवक या अन्य सूक्ष्मजीव हड्डी में गहराई तक प्रवेश कर जाते हैं, जहां उन्हें एंटीबायोटिक दवाओं और अक्सर सर्जिकल हस्तक्षेप के माध्यम से लक्षित करने की आवश्यकता होती है। घरेलू उपचार संक्रमण को दूर करने या हड्डी की क्षति को ठीक करने में सक्षम नहीं हैं।
घरेलू उपचार का प्रयास करने से गंभीर जटिलताएँ हो सकती हैं, जिनमें शामिल हैं:
- संक्रमण का फैलना: संक्रमण शरीर के अन्य हिस्सों में फैल सकता है, जिससे सेप्सिस (रक्त विषाक्तता) जैसी जानलेवा स्थितियाँ पैदा हो सकती हैं।
- हड्डी की और अधिक क्षति: अनुपचारित संक्रमण हड्डी को और अधिक नुकसान पहुंचा सकता है, जिससे स्थायी विकलांगता हो सकती है।
- उपचार में देरी: पेशेवर चिकित्सा देखभाल में देरी करने से संक्रमण अधिक गंभीर हो सकता है और इलाज करना मुश्किल हो सकता है।
यदि आपको ऑस्टियोमाइलाइटिस के लक्षण महसूस हो रहे हैं, जैसे:
- हड्डी में तेज दर्द
- बुखार
- ठंड लगना
- प्रभावित क्षेत्र में लालिमा, सूजन और गर्मी
- चलने या हिलने में कठिनाई
तो आपको तुरंत डॉक्टर से संपर्क करना चाहिए या निकटतम अस्पताल के आपातकालीन विभाग में जाना चाहिए।
आप घर पर लक्षणों को प्रबंधित करने के लिए कुछ सहायक उपाय कर सकते हैं, लेकिन ये चिकित्सा उपचार का विकल्प नहीं हैं:
- आराम: प्रभावित अंग को आराम दें और उस पर वजन न डालें।
- बर्फ लगाना: सूजन और दर्द को कम करने के लिए प्रभावित क्षेत्र पर बर्फ लगाएं (सीधे त्वचा पर न लगाएं)।
- ऊंचाई: प्रभावित अंग को हृदय के स्तर से ऊपर रखें ताकि सूजन कम हो सके।
ऑस्टियोमाइलाइटिस में क्या खाएं और क्या न खाएं?
ऑस्टियोमाइलाइटिस (हड्डी का संक्रमण) होने पर आपको क्या खाना चाहिए और क्या नहीं, इसके बारे में यहां एक सामान्य गाइड दी गई है:
क्या खाएं:
- प्रोटीन युक्त खाद्य पदार्थ: ऊतकों की मरम्मत और हड्डियों के स्वास्थ्य के लिए आवश्यक। लीन मीट (चिकन, टर्की, मछली), अंडे, डेयरी उत्पाद, फलियां (दालें, बीन्स, छोले), और टोफू शामिल करें।
- कैल्शियम युक्त खाद्य पदार्थ: हड्डियों की मजबूती के लिए महत्वपूर्ण। डेयरी उत्पाद, हरी पत्तेदार सब्जियां (पालक, केल), कैल्शियम फोर्टिफाइड प्लांट-आधारित दूध, छोटी हड्डियों वाली मछली (सार्डिन, डिब्बाबंद सैल्मन), और कैल्शियम सल्फेट से बने टोफू पर ध्यान दें।
- विटामिन डी के स्रोत: शरीर को कैल्शियम अवशोषित करने में मदद करता है। वसायुक्त मछली (सैल्मन, मैकेरल, टूना), अंडे की जर्दी, और फोर्टिफाइड खाद्य पदार्थ जैसे दूध, अनाज और संतरे का रस शामिल करें। धूप भी एक महत्वपूर्ण स्रोत है।
- विटामिन और खनिजों से भरपूर खाद्य पदार्थ: समग्र स्वास्थ्य और प्रतिरक्षा कार्य के लिए आवश्यक विभिन्न प्रकार के फल और सब्जियां प्रदान करते हैं। रंगीन विकल्प जैसे जामुन, खट्टे फल, शिमला मिर्च, गाजर, शकरकंद और गहरे पत्ते वाली साग पर ध्यान दें।
- प्रतिरक्षा-बढ़ाने वाले खाद्य पदार्थ: कुछ खाद्य पदार्थ प्रतिरक्षा प्रणाली को मजबूत करने में मदद कर सकते हैं। लाइव और सक्रिय कल्चर्स वाला दही, और हल्दी, अदरक और लहसुन जैसे मसाले पर विचार करें।
- हाइड्रेशन: पोषक तत्वों के परिवहन और विषाक्त पदार्थों को बाहर निकालने में मदद के लिए खूब पानी पिएं। हर्बल चाय और ताजे फलों के रस (चीनी की मात्रा के कारण умеренное मात्रा में) भी जलयोजन में योगदान कर सकते हैं।
क्या सीमित करें या बचें:
- प्रोसेस्ड और उच्च चीनी वाले खाद्य पदार्थ: ये सूजन को बढ़ावा दे सकते हैं, जो उपचार प्रक्रिया में बाधा डाल सकती है। शर्करा युक्त पेय, कैंडी, प्रोसेस्ड स्नैक्स और फास्ट फूड सीमित करें।
- अत्यधिक कैफीन और शराब: ये कैल्शियम के अवशोषण में हस्तक्षेप कर सकते हैं और समग्र उपचार के लिए अनुकूल नहीं हो सकते हैं।
- उच्च सोडियम वाले खाद्य पदार्थ: मूत्र के माध्यम से कैल्शियम की हानि हो सकती है। प्रोसेस्ड फूड, डिब्बाबंद सामान और अतिरिक्त नमक सीमित करें।
महत्वपूर्ण बातें:
- व्यक्तिगत आवश्यकताएं: व्यक्तिगत स्वास्थ्य स्थिति और किसी भी अन्य अंतर्निहित स्थिति के आधार पर आहार संबंधी आवश्यकताएं भिन्न हो सकती हैं। व्यक्तिगत सलाह के लिए डॉक्टर या पंजीकृत आहार विशेषज्ञ से परामर्श करना सबसे अच्छा है।
- संतुलन पर ध्यान दें: विभिन्न प्रकार के पोषक तत्वों से भरपूर खाद्य पदार्थों को शामिल करने वाला एक संतुलित आहार महत्वपूर्ण है।
- आहार एक सहायक उपाय के रूप में: याद रखें कि आहार ऑस्टियोमाइलाइटिस के प्रबंधन का सिर्फ एक हिस्सा है। डॉक्टर द्वारा निर्धारित उपचार योजना का पालन करना महत्वपूर्ण है, जिसमें आमतौर पर एंटीबायोटिक दवाएं और संभवतः सर्जरी शामिल होती है।
ऑस्टियोमाइलाइटिस के जोखिम को कैसे कम करें?
ऑस्टियोमाइलाइटिस के खतरे को कम करने के लिए आप निम्नलिखित कदम उठा सकते हैं:
- घावों की उचित देखभाल करें: किसी भी कट, खरोंच या खुले घाव को तुरंत साफ करें और एंटीसेप्टिक लगाएं। उन्हें साफ और ढका हुआ रखें जब तक कि वे पूरी तरह से ठीक न हो जाएं। गहरे या गंभीर घावों के लिए चिकित्सा सहायता लें।
- सर्जिकल साइट की देखभाल: यदि आपकी सर्जरी हुई है, तो अपने सर्जन द्वारा दिए गए पोस्ट-ऑपरेटिव निर्देशों का सावधानीपूर्वक पालन करें ताकि संक्रमण को रोका जा सके। इसमें चीरे को साफ और सूखा रखना शामिल है।
- अच्छी स्वच्छता बनाए रखें: अपने हाथों को बार-बार साबुन और पानी से धोएं, खासकर घावों को छूने या चिकित्सा उपकरणों को संभालने से पहले और बाद में।
- मधुमेह का प्रबंधन करें: यदि आपको मधुमेह है, तो अपने रक्त शर्करा के स्तर को अच्छी तरह से नियंत्रित रखें। उच्च रक्त शर्करा संक्रमण के खतरे को बढ़ा सकता है और शरीर की संक्रमण से लड़ने की क्षमता को कम कर सकता है। अपने पैरों की नियमित रूप से जांच करें और किसी भी घाव या संक्रमण का तुरंत इलाज करें।
- खराब परिसंचरण का प्रबंधन करें: यदि आपको परिधीय धमनी रोग या अन्य स्थितियां हैं जो आपके रक्त परिसंचरण को प्रभावित करती हैं, तो अपने डॉक्टर के निर्देशों का पालन करें ताकि रक्त प्रवाह को बेहतर बनाया जा सके। धूम्रपान छोड़ें, क्योंकि यह रक्त वाहिकाओं को संकुचित करता है।
- नशीली दवाओं के इंजेक्शन से बचें: नशीली दवाओं के इंजेक्शन से बचें, क्योंकि यह सीधे रक्तप्रवाह में बैक्टीरिया पहुंचा सकता है और संक्रमण का खतरा बढ़ा सकता है।
- अंतर्निहित चिकित्सा स्थितियों का प्रबंधन करें: यदि आपकी कोई ऐसी चिकित्सा स्थिति है जो आपकी प्रतिरक्षा प्रणाली को कमजोर करती है (जैसे एचआईवी/एड्स, कैंसर), तो अपने डॉक्टर के साथ मिलकर अपनी स्थिति को प्रभावी ढंग से प्रबंधित करें।
- स्वस्थ जीवनशैली अपनाएं: एक स्वस्थ आहार खाएं, नियमित रूप से व्यायाम करें और पर्याप्त नींद लें ताकि आपकी प्रतिरक्षा प्रणाली मजबूत रहे।
- संक्रमण के शुरुआती लक्षणों को पहचानें: यदि आपको किसी भी प्रकार के संक्रमण के लक्षण दिखाई देते हैं (जैसे बुखार, लालिमा, सूजन, दर्द), तो तुरंत चिकित्सा सहायता लें ताकि संक्रमण को फैलने से पहले इलाज किया जा सके।
सारांश
ऑस्टियोमाइलाइटिस हड्डी का संक्रमण है जो बैक्टीरिया, कवक या अन्य सूक्ष्मजीवों के कारण होता है। यह खुले फ्रैक्चर, सर्जरी या रक्तप्रवाह के माध्यम से हड्डी तक पहुंच सकता है। लक्षणों में हड्डी में दर्द, बुखार, लालिमा और सूजन शामिल हैं। कमजोर प्रतिरक्षा प्रणाली, मधुमेह और खराब रक्त परिसंचरण वाले लोगों को खतरा अधिक होता है। निदान रक्त परीक्षण, इमेजिंग और हड्डी बायोप्सी से किया जाता है।
इलाज में एंटीबायोटिक दवाएं और अक्सर सर्जिकल डिब्राइडमेंट शामिल हैं। अनुपचारित रहने पर यह गंभीर जटिलताओं का कारण बन सकता है। घावों की उचित देखभाल, स्वच्छता बनाए रखना और अंतर्निहित चिकित्सा स्थितियों का प्रबंधन करके जोखिम को कम किया जा सकता है।