बच्चों में जन्मजात हिप डिसलोकेशन (DDH): कूल्हे के खिसकने का शुरुआती इलाज
नवजात शिशुओं और छोटे बच्चों के माता-पिता के लिए अपने बच्चे के स्वास्थ्य को लेकर चिंतित होना स्वाभाविक है। बच्चों में हड्डियों और जोड़ों से जुड़ी कई समस्याएं जन्म से ही मौजूद हो सकती हैं या विकास के शुरुआती महीनों में पनप सकती हैं। इनमें से एक प्रमुख और आम समस्या है डेवलपमेंटल डिस्प्लेजिया ऑफ द हिप (DDH), जिसे बोलचाल की भाषा में जन्मजात हिप डिसलोकेशन या कूल्हे का खिसकना भी कहा जाता है।
यदि इस समस्या का समय रहते पता चल जाए, तो इसका इलाज बहुत ही सरल और प्रभावी होता है। लेकिन अगर इसमें देरी हो जाए, तो बच्चे को जीवन भर चलने-फिरने में तकलीफ, लंगड़ापन और कम उम्र में गठिया (Arthritis) का सामना करना पड़ सकता है। इस लेख में हम DDH के कारण, लक्षण, निदान और इसके शुरुआती इलाज के विकल्पों पर विस्तार से चर्चा करेंगे।
कूल्हे का खिसकना (DDH) क्या है?
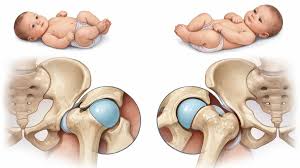
मानव शरीर में कूल्हे का जोड़ एक “बॉल और सॉकेट” (Ball and Socket) जॉइंट होता है। जांघ की हड्डी (फीमर) के ऊपरी सिरे का आकार एक गेंद (Ball) जैसा होता है, जो श्रोणि (Pelvis) की हड्डी में बने एक प्यालेनुमा गड्ढे यानी सॉकेट (एसीटाबुलम) के अंदर फिट रहता है।
एक स्वस्थ कूल्हे में, यह गेंद सॉकेट के अंदर गहराई से और मजबूती से फिट होती है। लेकिन DDH से पीड़ित बच्चों में, यह सॉकेट बहुत उथला (Shallow) होता है। इसके परिणामस्वरूप, जांघ की हड्डी की गेंद सॉकेट से आसानी से बाहर फिसल सकती है (Subluxation) या पूरी तरह से बाहर निकल सकती है (Dislocation)।
हालांकि इसे अक्सर “जन्मजात” कहा जाता है, लेकिन यह समस्या बच्चे के जन्म के बाद पहले वर्ष के दौरान भी विकसित हो सकती है। यही कारण है कि चिकित्सा विज्ञान में इसे अब कंजेनिटल (जन्मजात) के बजाय डेवलपमेंटल (विकासात्मक) कहा जाता है।
DDH के प्रमुख कारण और जोखिम कारक
DDH का कोई एक निश्चित कारण नहीं है, लेकिन कई ऐसे कारक हैं जो इस स्थिति के विकसित होने की संभावना को काफी बढ़ा देते हैं:
- ब्रीच पोजीशन (Breech Presentation): यदि गर्भावस्था के अंतिम चरण में बच्चा मां के गर्भ में उल्टा (पैर नीचे और सिर ऊपर) होता है, तो उसके कूल्हों पर असामान्य दबाव पड़ता है, जिससे DDH का खतरा बढ़ जाता है।
- पारिवारिक इतिहास (Genetics): यदि परिवार में माता-पिता, भाई-बहन या किसी करीबी रिश्तेदार को बचपन में DDH की समस्या रही है, तो नवजात शिशु में इसके होने की संभावना बहुत अधिक होती है।
- लिंग (Gender): यह समस्या लड़कों की तुलना में लड़कियों में लगभग चार से पांच गुना अधिक पाई जाती है। इसका कारण गर्भावस्था के दौरान मां के शरीर में बनने वाले रिलैक्सिन (Relaxin) हार्मोन को माना जाता है, जो बच्चे के जोड़ों को भी ढीला कर देता है।
- पहला बच्चा (Firstborn): पहले बच्चे में DDH होने की संभावना अधिक होती है क्योंकि मां का गर्भाशय पहली बार में थोड़ा अधिक कसा हुआ होता है, जिससे बच्चे को घूमने के लिए कम जगह मिलती है।
- गलत तरीके से कपड़े लपेटना (Swaddling): जन्म के बाद बच्चे को बहुत कसकर कपड़े में लपेटना (जिससे उसके पैर बिल्कुल सीधे जुड़ जाएं) कूल्हे के विकास में बाधा डाल सकता है।
लक्षण और संकेत: माता-पिता कैसे पहचानें?
DDH की सबसे बड़ी चुनौती यह है कि यह बच्चे के लिए दर्दनाक नहीं होता है। शिशु रोकर या दर्द बताकर इसकी शिकायत नहीं कर सकता। इसलिए माता-पिता और डॉक्टरों को कुछ खास शारीरिक संकेतों पर ध्यान देना होता है:
- त्वचा की सिलवटों में असमानता: यदि आप बच्चे को पेट के बल लिटाते हैं और उसकी जांघों या कूल्हों के नीचे की त्वचा की सिलवटें (Skin folds) दोनों तरफ बराबर नहीं हैं, तो यह एक संकेत हो सकता है।
- पैरों की लंबाई में अंतर: डिसलोकेशन के कारण प्रभावित पैर दूसरे पैर की तुलना में थोड़ा छोटा दिखाई दे सकता है।
- कूल्हे को मोड़ने में कठिनाई: जब आप बच्चे की लंगोट (Diaper) बदलते हैं, तो प्रभावित पैर को बाहर की तरफ (मेंढक की मुद्रा में) फैलाने में मुश्किल हो सकती है या वह पूरी तरह से नहीं फैलेगा।
- क्लिक या पॉप की आवाज: कूल्हे को घुमाते समय जोड़ से हल्की ‘क्लिक’ या ‘क्लंक’ की आवाज आना।
- लंगड़ा कर चलना: यदि बच्चा बड़ा हो गया है और उसने चलना शुरू कर दिया है, तो वह पंजों के बल चल सकता है, लंगड़ा सकता है, या उसकी चाल बतख जैसी (Waddling gait) हो सकती है।
DDH का निदान (Diagnosis) कैसे होता है?
शुरुआती पहचान ही सफल इलाज की कुंजी है। जन्म के तुरंत बाद और उसके बाद हर नियमित चेकअप में बाल रोग विशेषज्ञ बच्चे के कूल्हों की जांच करते हैं।
- शारीरिक परीक्षण: डॉक्टर बच्चे की जांघों को धीरे से घुमाकर और फैलाकर बार्लो (Barlow) और ऑर्टोलानी (Ortolani) टेस्ट करते हैं। यह जांचने का एक तरीका है कि क्या कूल्हे का जोड़ अपनी जगह से खिसक रहा है।
- अल्ट्रासाउंड (Ultrasound): ६ महीने से कम उम्र के बच्चों में कूल्हे का जोड़ मुख्य रूप से नरम कार्टिलेज से बना होता है, जो एक्स-रे में नहीं दिखता। इसलिए, इस उम्र में कूल्हे की सटीक स्थिति देखने के लिए अल्ट्रासाउंड सबसे अच्छा और सुरक्षित तरीका है।
- एक्स-रे (X-Ray): जब बच्चा ६ महीने या उससे बड़ा हो जाता है, तो उसकी हड्डियां ठोस होने लगती हैं। इस उम्र के बाद, DDH की पुष्टि करने के लिए पेल्विस (श्रोणि) का एक्स-रे किया जाता है।
शुरुआती इलाज का महत्व और विकल्प
यदि जीवन के पहले कुछ हफ्तों या महीनों के भीतर DDH का निदान कर लिया जाए, तो इसका इलाज आमतौर पर बिना किसी सर्जरी के बहुत ही आसानी से हो जाता है। उम्र के आधार पर इलाज के तरीके बदलते जाते हैं:
1. नवजात से 6 महीने की उम्र: पावलिक हार्नेस (Pavlik Harness)
यदि बच्चे की उम्र छह महीने से कम है, तो सबसे आम और प्रभावी इलाज पावलिक हार्नेस है।
- यह क्या है: यह एक विशेष प्रकार का नरम पट्टियों (Straps) वाला उपकरण है, जो बच्चे की छाती, कंधों और पैरों के चारों ओर पहनाया जाता है।
- यह कैसे काम करता है: यह हार्नेस बच्चे के कूल्हों और घुटनों को ऊपर की ओर मोड़कर और पैरों को बाहर की तरफ फैलाकर रखता है (जैसे मेंढक बैठता है)। यह स्थिति जांघ की हड्डी की गेंद को सॉकेट के ठीक बीच में सुरक्षित रखती है। लगातार इस स्थिति में रहने से उथला सॉकेट गहरा होने लगता है और हड्डी अपनी सही जगह पर विकसित होने लगती है।
- इलाज की अवधि: इसे आमतौर पर 6 से 12 सप्ताह तक, दिन के 24 घंटे पहनना होता है। डॉक्टर की सलाह के बिना माता-पिता को पट्टियों को ढीला करने या उतारने की अनुमति नहीं होती है।
- सफलता दर: शुरुआती महीनों में इसका उपयोग करने पर सफलता दर 90% से अधिक होती है।
2. 6 महीने से 2 वर्ष की उम्र: क्लोज्ड रिडक्शन और स्पाइका कास्ट (Closed Reduction and Spica Cast)
यदि पावलिक हार्नेस काम नहीं करता है, या यदि बच्चे का निदान 6 महीने की उम्र के बाद होता है, तो अगला कदम क्लोज्ड रिडक्शन है।
- प्रक्रिया: इसमें बच्चे को जनरल एनेस्थीसिया (बेहोशी) दी जाती है ताकि उसकी मांसपेशियां पूरी तरह से आराम की स्थिति में आ जाएं। इसके बाद, ऑर्थोपेडिक सर्जन अपने हाथों से सावधानीपूर्वक जांघ की हड्डी को सॉकेट में सही जगह पर बिठाते हैं। इसके लिए किसी चीरे (Cut) की आवश्यकता नहीं होती है।
- स्पाइका कास्ट: हड्डी को उसकी नई और सही स्थिति में रोके रखने के लिए बच्चे के कमर से लेकर पैरों तक एक मजबूत प्लास्टर (Spica Cast) लगाया जाता है।
- अवधि: यह कास्ट आमतौर पर 2 से 4 महीने तक रखा जाता है। इस दौरान बच्चे के विकास के अनुसार कास्ट को बदला भी जा सकता है।
3. 2 वर्ष से अधिक उम्र या गंभीर मामले: ओपन रिडक्शन (Open Reduction)
यदि क्लोज्ड रिडक्शन सफल नहीं होता है या बच्चे की उम्र अधिक हो गई है (आमतौर पर 18-24 महीने के बाद), तो सर्जरी की आवश्यकता होती है।
- प्रक्रिया: इसे ओपन रिडक्शन कहा जाता है। सर्जन कूल्हे के जोड़ के पास एक चीरा लगाते हैं और जोड़ के अंदर मौजूद किसी भी बाधा (जैसे अतिरिक्त फैट या टिश्यू) को हटाते हैं ताकि गेंद सॉकेट में ठीक से बैठ सके।
- हड्डी की सर्जरी (Osteotomy): कई बार सॉकेट बहुत उथला होता है या जांघ की हड्डी का कोण गलत होता है। ऐसे में डॉक्टर जांघ की हड्डी या पेल्विक हड्डी को काटकर उसका आकार बदलते हैं ताकि वे एक-दूसरे में बेहतर तरीके से फिट हो सकें।
- सर्जरी के बाद भी बच्चे को कुछ महीनों के लिए स्पाइका कास्ट पहनना पड़ता है।
इलाज के दौरान माता-पिता की भूमिका और देखभाल
DDH का इलाज न केवल बच्चे के लिए बल्कि माता-पिता के लिए भी एक भावनात्मक और शारीरिक रूप से थकाऊ समय हो सकता है। जब बच्चा पावलिक हार्नेस या स्पाइका कास्ट में होता है, तो दैनिक देखभाल के तरीके बदल जाते हैं:
- साफ-सफाई (Hygiene): स्पाइका कास्ट के साथ डायपर बदलना एक चुनौती होती है। कास्ट को मूत्र और मल से सूखा और साफ रखना बेहद जरूरी है, अन्यथा त्वचा में संक्रमण हो सकता है। छोटे साइज के डायपर को कास्ट के अंदर और एक बड़े साइज के डायपर को बाहर से पहनाना एक उपयोगी तरीका है।
- त्वचा की देखभाल: हार्नेस या कास्ट के किनारों पर बच्चे की त्वचा को रोजाना चेक करें कि कहीं कोई लालिमा, रैश या छालें तो नहीं पड़ रहे हैं।
- कपड़े और कार सीट: स्पाइका कास्ट वाले बच्चों के लिए सामान्य कपड़े फिट नहीं होते। उन्हें ढीले कपड़े पहनाने होते हैं। इसी तरह, यात्रा के लिए विशेष रूप से डिज़ाइन की गई चौड़ी कार सीट की आवश्यकता होती है।
- मानसिक समर्थन: अपने बच्चे को इस स्थिति में देखना माता-पिता के लिए तनावपूर्ण होता है। यह याद रखना महत्वपूर्ण है कि आप अकेले नहीं हैं और यह एक अस्थायी चरण है जो आपके बच्चे के सुरक्षित भविष्य के लिए आवश्यक है।
बचाव (Prevention) के तरीके
यद्यपि DDH के अनुवांशिक और जन्म से जुड़े कारकों को बदला नहीं जा सकता है, लेकिन जन्म के बाद सुरक्षित तरीकों को अपनाकर जोखिम को कम किया जा सकता है:
- सुरक्षित स्वैडलिंग (Safe Swaddling): यदि आप अपने बच्चे को कपड़े में लपेटते हैं, तो सुनिश्चित करें कि उसके पैरों के पास पर्याप्त जगह हो। बच्चे के कूल्हों और घुटनों को स्वतंत्र रूप से मुड़ने और बाहर की तरफ फैलने की जगह मिलनी चाहिए। पैरों को बिल्कुल सीधा और कसकर कभी न बांधें।
- सही बेबी कैरियर का चुनाव: बच्चे को कैरी बैग (Baby Carrier) में रखते समय, सुनिश्चित करें कि बच्चे के पैर ‘M’ आकार में हों (घुटने कूल्हों से ऊंचे हों)। यह कूल्हे के विकास के लिए सबसे एर्गोनोमिक और सुरक्षित स्थिति है।
निष्कर्ष
बच्चों में जन्मजात हिप डिसलोकेशन (DDH) एक ऐसी स्थिति है जो सुनने में डरावनी लग सकती है, लेकिन आधुनिक चिकित्सा विज्ञान में इसका बहुत ही सटीक और सफल इलाज मौजूद है। सबसे महत्वपूर्ण बात यह है कि माता-पिता जागरूक रहें और समय पर इसके संकेतों को पहचानें।
शुरुआती महीनों में केवल एक बेल्ट (पावलिक हार्नेस) के माध्यम से जिस समस्या को ठीक किया जा सकता है, वही समस्या बाद में एक जटिल सर्जरी का कारण बन सकती है। इसलिए, नवजात शिशु के हर नियमित चेकअप में बाल रोग विशेषज्ञ से कूल्हों की जांच सुनिश्चित करवाएं। सही समय पर उठाया गया एक कदम आपके बच्चे को एक स्वस्थ, दर्द-मुक्त और सक्रिय जीवन दे सकता है।