मल्टीपल मायलोमा
मल्टीपल मायलोमा क्या है?
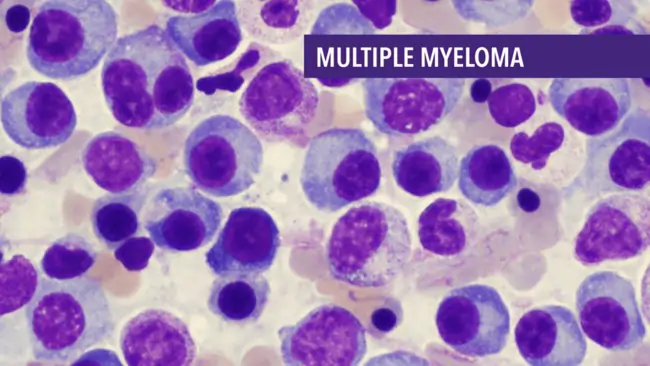
मल्टीपल मायलोमा एक प्रकार का कैंसर है जो प्लाज्मा कोशिकाओं में शुरू होता है। प्लाज्मा कोशिकाएं श्वेत रक्त कोशिकाएं होती हैं जो एंटीबॉडी बनाती हैं, जो शरीर को संक्रमण से लड़ने में मदद करती हैं। मल्टीपल मायलोमा में, कैंसरग्रस्त प्लाज्मा कोशिकाएं अस्थि मज्जा में जमा हो जाती हैं और असामान्य एंटीबॉडी बनाती हैं जो एम प्रोटीन कहलाती हैं। ये एम प्रोटीन हड्डियों, गुर्दे और अन्य अंगों को नुकसान पहुंचा सकते हैं।
मल्टीपल मायलोमा के लक्षण अलग-अलग व्यक्तियों में अलग-अलग हो सकते हैं, और कुछ लोगों में शुरुआती चरणों में कोई लक्षण नहीं हो सकते हैं। जब लक्षण होते हैं, तो उनमें शामिल हो सकते हैं:
- हड्डी में दर्द: यह मल्टीपल मायलोमा का सबसे आम लक्षण है, खासकर पीठ, पसलियों या कूल्हों में। दर्द लगातार सुस्त दर्द हो सकता है जो हिलने-डुलने से बढ़ सकता है।
- हड्डियों का कमजोर होना और फ्रैक्चर: मल्टीपल मायलोमा हड्डियों को कमजोर कर सकता है और उन्हें टूटने (फ्रैक्चर) की अधिक संभावना बना सकता है। रीढ़ की हड्डी और लंबी हड्डियां (बांह और पैर) सबसे अधिक प्रभावित होती हैं।
- एनीमिया: मल्टीपल मायलोमा अस्थि मज्जा में रक्त कोशिकाओं के उत्पादन को प्रभावित कर सकता है, जिससे लाल रक्त कोशिकाओं की कमी (एनीमिया) हो सकती है। एनीमिया से थकान, कमजोरी और सांस लेने में तकलीफ हो सकती है।
- बार-बार संक्रमण: मल्टीपल मायलोमा प्रतिरक्षा प्रणाली को कमजोर कर सकता है, जिससे व्यक्ति संक्रमण के प्रति अधिक संवेदनशील हो जाता है।
- रक्त में कैल्शियम का स्तर बढ़ना (हाइपरकैल्सीमिया): मल्टीपल मायलोमा से प्रभावित हड्डियों से रक्तप्रवाह में बहुत अधिक कैल्शियम निकलने के कारण रक्त में कैल्शियम का उच्च स्तर विकसित हो सकता है। हाइपरकैल्सीमिया के लक्षणों में अत्यधिक प्यास, मतली, बार-बार पेशाब आना, कब्ज, भ्रम और उनींदापन शामिल हो सकते हैं।
- असामान्य रक्तस्राव: कुछ लोगों में मल्टीपल मायलोमा के कारण आसान खरोंच और असामान्य रक्तस्राव (जैसे बार-बार नाक बहना, मसूड़ों से खून बहना और भारी मासिक धर्म) हो सकता है। ऐसा इसलिए है क्योंकि अस्थि मज्जा में कैंसर कोशिकाएं रक्त के थक्के बनाने वाली कोशिकाओं (प्लेटलेट्स) के उत्पादन को रोक सकती हैं।
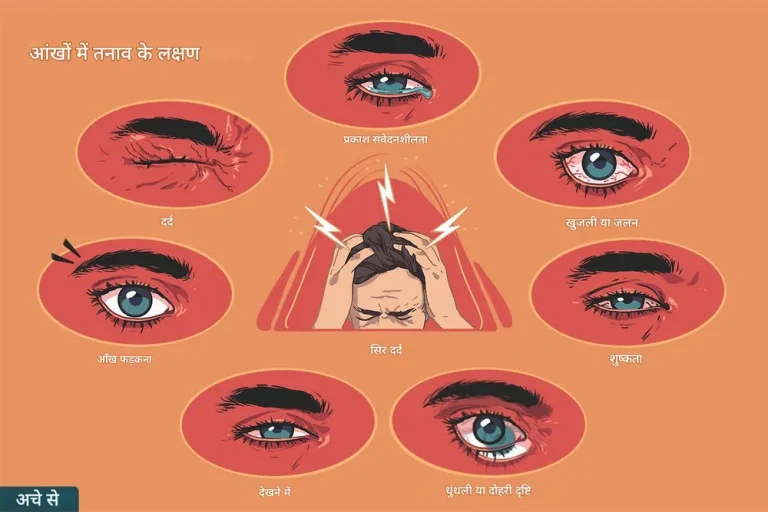
- गाढ़ा रक्त: कुछ लोगों में, मल्टीपल मायलोमा के कारण रक्त सामान्य से अधिक गाढ़ा हो सकता है। यह अतिरिक्त प्रोटीन के कारण होता है जो मायलोमा कोशिकाएं अक्सर बनाती हैं। गाढ़ा रक्त (हाइपरविस्कोसिटी) से धुंधली दृष्टि, सिरदर्द, चक्कर आना, मसूड़ों या नाक से खून बहना और सांस लेने में तकलीफ हो सकती है।
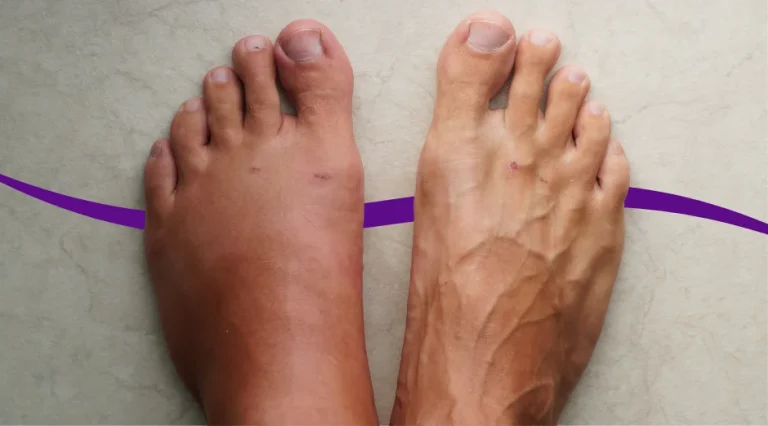
- गुर्दे की समस्याएं: मल्टीपल मायलोमा गुर्दे को नुकसान पहुंचा सकता है, और अंततः गुर्दे ठीक से काम करना बंद कर सकते हैं (गुर्दे की विफलता)। गुर्दे की विफलता के लक्षणों में जन कम होना और भूख न लगना, टखनों, पैरों या हाथों में सूजन, थकान और ऊर्जा की कमी, सांस लेने में तकलीफ, खुजली वाली त्वचा और मतली शामिल हो सकते हैं।
मल्टीपल मायलोमा के कारण क्या हैं?
मल्टीपल मायलोमा का सटीक कारण अज्ञात है, लेकिन शोधकर्ताओं ने कुछ जोखिम कारकों की पहचान की है जो इस बीमारी के विकसित होने की संभावना को बढ़ा सकते हैं। यह ध्यान रखना महत्वपूर्ण है कि कई लोगों में मल्टीपल मायलोमा विकसित होता है जिनके पास कोई ज्ञात जोखिम कारक नहीं होता है, और कई जोखिम कारकों वाले लोग कभी भी इस बीमारी को विकसित नहीं करते हैं।
मल्टीपल मायलोमा से जुड़े कुछ ज्ञात और संभावित कारण और जोखिम कारक इस प्रकार हैं:
1. आयु: मल्टीपल मायलोमा का खतरा उम्र के साथ बढ़ता है। अधिकांश लोगों का निदान 65 वर्ष की आयु के बाद होता है। 40 वर्ष से कम आयु के लोगों में यह बहुत दुर्लभ है।
2. लिंग: पुरुषों में महिलाओं की तुलना में मल्टीपल मायलोमा विकसित होने की संभावना थोड़ी अधिक होती है।
3. जाति: अश्वेत लोगों में श्वेत लोगों की तुलना में मल्टीपल मायलोमा विकसित होने की संभावना दोगुनी से भी अधिक होती है। इसका कारण अभी तक ज्ञात नहीं है।
4. पारिवारिक इतिहास: जिन लोगों के परिवार में (माता-पिता, भाई-बहन या बच्चे) मल्टीपल मायलोमा या मोनोक्लोनल गैमोपैथी ऑफ अनडिटरमाइंड सिग्निफिकेंस (MGUS) का इतिहास रहा है, उनमें इस बीमारी के विकसित होने का खतरा अधिक होता है। हालांकि, अधिकांश लोगों में जिनके मल्टीपल मायलोमा होता है, उनके परिवार में इस बीमारी का कोई इतिहास नहीं होता है।
5. मोनोक्लोनल गैमोपैथी ऑफ अनडिटरमाइंड सिग्निफिकेंस (MGUS): MGUS एक ऐसी स्थिति है जिसमें अस्थि मज्जा में असामान्य प्लाज्मा कोशिकाएं एक असामान्य प्रोटीन (एम प्रोटीन) बनाती हैं। MGUS आमतौर पर कोई समस्या नहीं पैदा करता है, लेकिन यह मल्टीपल मायलोमा के विकसित होने के बढ़ते जोखिम से जुड़ा हुआ है। हर साल, MGUS वाले लगभग 1% लोगों में मल्टीपल मायलोमा विकसित होता है। वास्तव में, लगभग सभी मल्टीपल मायलोमा के मामले MGUS से पहले होते हैं।
6. प्लाज्मासाइटोमा: यह एक एकल प्लाज्मा कोशिका ट्यूमर है जो हड्डी या नरम ऊतक में बन सकता है। हड्डी में प्लाज्मासाइटोमा वाले लोगों में मल्टीपल मायलोमा विकसित होने का खतरा अधिक होता है।
7. मोटापा: शोध से पता चलता है कि अधिक वजन या मोटापे से ग्रस्त लोगों में मल्टीपल मायलोमा विकसित होने का खतरा बढ़ जाता है।
8. विकिरण का संपर्क: उच्च स्तर के विकिरण के संपर्क में आने वाले लोगों में मल्टीपल मायलोमा का खतरा अधिक हो सकता है। उदाहरण के लिए, परमाणु ऊर्जा संयंत्रों या हथियार उत्पादन सुविधाओं में काम करने वाले लोग अधिक जोखिम में हो सकते हैं।
9. कुछ रसायनों का संपर्क: कुछ अध्ययनों से पता चलता है कि कुछ रसायनों, जैसे बेंजीन, कुछ कीटनाशकों और उर्वरकों के संपर्क में आने से मल्टीपल मायलोमा का खतरा बढ़ सकता है। कृषि, पेट्रोलियम और लकड़ी उद्योग में काम करने वाले लोगों में जोखिम अधिक हो सकता है। वियतनाम युद्ध में एजेंट ऑरेंज के संपर्क में आने वाले दिग्गजों में MGUS का खतरा अधिक पाया गया है।
10. कमजोर प्रतिरक्षा प्रणाली: एचआईवी/एड्स या अंग प्रत्यारोपण के बाद प्रतिरक्षादमनकारी दवाएं लेने वाले लोगों में मल्टीपल मायलोमा का खतरा
मल्टीपल मायलोमा के संकेत और लक्षण क्या हैं?
मल्टीपल मायलोमा के संकेत और लक्षण अलग-अलग व्यक्तियों में भिन्न हो सकते हैं, और कुछ लोगों में शुरुआती चरणों में कोई लक्षण नहीं दिखाई देते हैं। जब लक्षण होते हैं, तो वे धीरे-धीरे विकसित हो सकते हैं। मल्टीपल मायलोमा के कुछ सामान्य संकेत और लक्षण इस प्रकार हैं:
हड्डी संबंधी समस्याएं:
- हड्डी में दर्द: यह मल्टीपल मायलोमा का सबसे आम लक्षण है, जो अक्सर पीठ, पसलियों या कूल्हों में महसूस होता है। दर्द लगातार सुस्त हो सकता है और हिलने-डुलने से बढ़ सकता है।
- हड्डियों का कमजोर होना और फ्रैक्चर: मल्टीपल मायलोमा हड्डियों को कमजोर कर सकता है, जिससे फ्रैक्चर (टूटना) का खतरा बढ़ जाता है, खासकर रीढ़ की हड्डी और लंबी हड्डियों (बांह और पैर) में। मामूली तनाव या चोट से भी फ्रैक्चर हो सकता है।
- रीढ़ की हड्डी का संपीड़न: रीढ़ की हड्डी में फ्रैक्चर या ट्यूमर के कारण नसों पर दबाव पड़ सकता है, जिससे अचानक तेज पीठ दर्द, पैरों में सुन्नता या कमजोरी और मूत्राशय या आंत्र नियंत्रण में समस्या हो सकती है। यह एक चिकित्सा आपातकाल है।
रक्त संबंधी समस्याएं:
- एनीमिया (लाल रक्त कोशिकाओं की कमी): थकान, कमजोरी, सांस लेने में तकलीफ और चक्कर आना हो सकता है।
- बार-बार संक्रमण: प्रतिरक्षा प्रणाली कमजोर होने के कारण संक्रमण होने का खतरा बढ़ जाता है।
- असामान्य रक्तस्राव या खरोंच: प्लेटलेट्स की कमी के कारण ऐसा हो सकता है।
गुर्दे की समस्याएं:
- गुर्दे की कार्यक्षमता में कमी आ सकती है, जिससे थकान, पैरों में सूजन, सांस लेने में तकलीफ और पेशाब की मात्रा में बदलाव हो सकता है।
कैल्शियम का उच्च स्तर (हाइपरकैल्सीमिया):
- अत्यधिक प्यास, बार-बार पेशाब आना, कब्ज, मतली, पेट दर्द, कमजोरी, भ्रम और उनींदापन हो सकता है। गंभीर हाइपरकैल्सीमिया को तत्काल चिकित्सा की आवश्यकता होती है।
अन्य संभावित लक्षण:
- वजन घटना
- भूख न लगना
- कमजोरी
- थकान
- सिरदर्द
- चक्कर आना
- धुंधली दृष्टि
- हाथों या पैरों में सुन्नता या झुनझुनी (परिधीय न्यूरोपैथी)
- गाढ़ा रक्त (हाइपरविस्कोसिटी) के कारण नाक या मसूड़ों से खून बहना
मल्टीपल मायलोमा का खतरा किसे अधिक होता है?
मल्टीपल मायलोमा का खतरा कुछ खास लोगों में अधिक होता है। हालांकि इस कैंसर का सटीक कारण अज्ञात है, लेकिन कुछ जोखिम कारक हैं जो इसकी संभावना को बढ़ाते हैं:
बढ़ी हुई उम्र: मल्टीपल मायलोमा का निदान ज्यादातर 65 वर्ष से अधिक आयु के लोगों में होता है। 40 वर्ष से कम आयु के लोगों में यह बहुत कम पाया जाता है।
पुरुष लिंग: पुरुषों में महिलाओं की तुलना में मल्टीपल मायलोमा विकसित होने की संभावना थोड़ी अधिक होती है।
अफ्रीकी अमेरिकी: अश्वेत लोगों में श्वेत लोगों की तुलना में मल्टीपल मायलोमा होने का खतरा दोगुने से भी अधिक होता है। इसका कारण अभी तक ज्ञात नहीं है।
पारिवारिक इतिहास: यदि आपके परिवार में किसी करीबी सदस्य (जैसे माता-पिता, भाई-बहन) को मल्टीपल मायलोमा या मोनोक्लोनल गैमोपैथी ऑफ अनडिटरमाइंड सिग्निफिकेंस (MGUS) है, तो आपको इस बीमारी का खतरा अधिक हो सकता है।
मोनोक्लोनल गैमोपैथी ऑफ अनडिटरमाइंड सिग्निफिकेंस (MGUS): यह एक ऐसी स्थिति है जिसमें रक्त में असामान्य प्रोटीन (एम प्रोटीन) पाया जाता है। MGUS वाले लोगों में मल्टीपल मायलोमा विकसित होने का खतरा बढ़ जाता है।
प्लाज्मासाइटोमा: यह प्लाज्मा कोशिकाओं का एक एकल ट्यूमर है। जिन लोगों को प्लाज्मासाइटोमा हुआ है, उनमें मल्टीपल मायलोमा विकसित होने का खतरा अधिक होता है।
मोटापा: अध्ययनों से पता चला है कि अधिक वजन या मोटापे से ग्रस्त लोगों में मल्टीपल मायलोमा का खतरा बढ़ जाता है।
विकिरण का संपर्क: उच्च स्तर के विकिरण के संपर्क में आने वाले लोगों में मल्टीपल मायलोमा का खतरा बढ़ सकता है।
कुछ रसायनों का संपर्क: कुछ रसायनों जैसे बेंजीन, कुछ कीटनाशकों और उर्वरकों के संपर्क में आने से मल्टीपल मायलोमा का खतरा बढ़ सकता है।
कमजोर प्रतिरक्षा प्रणाली: एचआईवी/एड्स वाले या अंग प्रत्यारोपण के बाद प्रतिरक्षादमनकारी दवाएं लेने वाले लोगों में मल्टीपल मायलोमा का खतरा बढ़ सकता है।
मल्टीपल मायलोमा से कौन सी बीमारियां जुड़ी हैं?
मल्टीपल मायलोमा कई अन्य बीमारियों और स्वास्थ्य समस्याओं से जुड़ा हो सकता है, जिनमें शामिल हैं:
1. मोनोक्लोनल गैमोपैथी ऑफ अनडिटरमाइंड सिग्निफिकेंस (MGUS): MGUS एक गैर-कैंसरकारी स्थिति है जिसमें प्लाज्मा कोशिकाएं असामान्य प्रोटीन (एम प्रोटीन) बनाती हैं। यह मल्टीपल मायलोमा का एक पूर्ववर्ती माना जाता है। MGUS वाले लगभग 1% लोगों में प्रति वर्ष मल्टीपल मायलोमा विकसित होता है।
2. प्लाज्मासाइटोमा: यह प्लाज्मा कोशिकाओं का एक एकल ट्यूमर है जो हड्डी ( solitary plasmacytoma of bone) या नरम ऊतक (extramedullary plasmacytoma) में बन सकता है। प्लाज्मासाइटोमा वाले लोगों में मल्टीपल मायलोमा विकसित होने का खतरा बढ़ जाता है।
3. हड्डी रोग:
- ऑस्टियोपोरोसिस: मल्टीपल मायलोमा हड्डियों को कमजोर कर सकता है और ऑस्टियोपोरोसिस का कारण बन सकता है, जिससे फ्रैक्चर का खतरा बढ़ जाता है।
- लाइटिक घाव: मायलोमा कोशिकाएं हड्डियों को नष्ट कर सकती हैं, जिससे “छेद” या लाइटिक घाव बन जाते हैं, जो दर्द और फ्रैक्चर का कारण बन सकते हैं।
- कशेरुका संपीड़न फ्रैक्चर: रीढ़ की हड्डियों में फ्रैक्चर हो सकता है, जिससे तेज दर्द, ऊंचाई में कमी और तंत्रिका संपीड़न हो सकता है।
4. हाइपरकैल्सीमिया (रक्त में कैल्शियम का उच्च स्तर): हड्डी के विनाश के कारण रक्त में बहुत अधिक कैल्शियम निकल सकता है, जिससे मतली, उल्टी, कब्ज, भ्रम और गुर्दे की समस्याएं हो सकती हैं।
5. गुर्दे की समस्याएं:
- मायलोमा किडनी: असामान्य प्रोटीन (एम प्रोटीन और लाइट चेन) गुर्दे में जमा हो सकते हैं और उन्हें नुकसान पहुंचा सकते हैं, जिससे गुर्दे की कार्यक्षमता में कमी आ सकती है या गुर्दे की विफलता हो सकती है।
- हाइपरकैल्सीमिया: रक्त में उच्च कैल्शियम का स्तर भी गुर्दे को नुकसान पहुंचा सकता है।
6. एनीमिया (लाल रक्त कोशिकाओं की कमी): अस्थि मज्जा में मायलोमा कोशिकाओं की भीड़ के कारण लाल रक्त कोशिकाओं का उत्पादन कम हो सकता है, जिससे थकान और कमजोरी हो सकती है।
7. बार-बार संक्रमण: मल्टीपल मायलोमा प्रतिरक्षा प्रणाली को कमजोर कर सकता है, जिससे व्यक्ति बैक्टीरिया और वायरस के संक्रमण के प्रति अधिक संवेदनशील हो जाता है।
8. रक्तस्राव और चोट लगना: कुछ मामलों में, मल्टीपल मायलोमा प्लेटलेट्स (रक्त के थक्के बनाने वाली कोशिकाएं) के उत्पादन को प्रभावित कर सकता है, जिससे आसान रक्तस्राव और चोट लग सकती है।
9. परिधीय न्यूरोपैथी: असामान्य प्रोटीन नसों को नुकसान पहुंचा सकते हैं, जिससे हाथों और पैरों में सुन्नता, झुनझुनी या दर्द हो सकता है।
10. हाइपरविस्कोसिटी सिंड्रोम: रक्त में असामान्य प्रोटीन की उच्च मात्रा के कारण रक्त गाढ़ा हो सकता है, जिससे सिरदर्द, धुंधली दृष्टि, चक्कर आना और अन्य लक्षण हो सकते हैं।
मल्टीपल मायलोमा का निदान कैसे करें?
मल्टीपल मायलोमा का निदान कई परीक्षणों और प्रक्रियाओं के संयोजन के माध्यम से किया जाता है। डॉक्टर आपके लक्षणों, शारीरिक परीक्षण के निष्कर्षों और इन परीक्षणों के परिणामों के आधार पर निदान करेंगे। मल्टीपल मायलोमा के निदान के लिए उपयोग किए जाने वाले कुछ सामान्य परीक्षण और प्रक्रियाएं इस प्रकार हैं:
1. रक्त परीक्षण:
- पूर्ण रक्त गणना (CBC): यह लाल रक्त कोशिकाओं, श्वेत रक्त कोशिकाओं और प्लेटलेट्स की संख्या को मापता है। मल्टीपल मायलोमा में एनीमिया (लाल रक्त कोशिकाओं की कमी) और कभी-कभी श्वेत रक्त कोशिकाओं या प्लेटलेट्स की संख्या में बदलाव देखा जा सकता है।
- रक्त रसायन: यह गुर्दे के कार्य (जैसे क्रिएटिनिन, यूरिया), कैल्शियम का स्तर और अन्य पदार्थों को मापता है। मल्टीपल मायलोमा में उच्च कैल्शियम का स्तर और गुर्दे की समस्याएं आम हैं।
- सीरम प्रोटीन इलेक्ट्रोफोरेसिस (SPEP): यह रक्त में विभिन्न प्रकार के प्रोटीन को अलग करता है और असामान्य एम प्रोटीन (मोनोक्लोनल प्रोटीन) की उपस्थिति का पता लगा सकता है, जो मल्टीपल मायलोमा का एक हॉलमार्क है।
- सीरम इम्यूनोफिक्सेशन इलेक्ट्रोफोरेसिस (SIFE): यदि SPEP पर एम प्रोटीन पाया जाता है, तो SIFE यह पहचानने में मदद करता है कि एम प्रोटीन किस प्रकार का एंटीबॉडी (जैसे IgG, IgA, IgM, IgD या IgE) है और इसमें कौन सी लाइट चेन (कप्पा या लैम्ब्डा) शामिल है।
- फ्री लाइट चेन परख: यह रक्त में उत्पादित अतिरिक्त लाइट चेन (कप्पा और लैम्ब्डा) के स्तर को मापता है। मल्टीपल मायलोमा में इनका स्तर अक्सर बढ़ जाता है।
- बीटा-2 माइक्रोग्लोबुलिन: यह रक्त में पाया जाने वाला एक प्रोटीन है जिसका स्तर मल्टीपल मायलोमा की प्रगति और रोग का निदान करने में मदद कर सकता है।
2. मूत्र परीक्षण:
- मूत्र प्रोटीन इलेक्ट्रोफोरेसिस (UPEP): यह मूत्र में प्रोटीन को अलग करता है और असामान्य एम प्रोटीन (जिसे बेंस जोन्स प्रोटीन भी कहा जाता है) की उपस्थिति का पता लगा सकता है, जो कुछ मल्टीपल मायलोमा रोगियों के मूत्र में पाया जाता है।
- मूत्र इम्यूनोफिक्सेशन इलेक्ट्रोफोरेसिस (UIFE): यदि UPEP पर असामान्य प्रोटीन पाया जाता है, तो UIF यह पहचानने में मदद करता है कि यह किस प्रकार का प्रोटीन है।
- 24 घंटे का मूत्र संग्रह: यह एक विशिष्ट अवधि (आमतौर पर 24 घंटे) में एकत्र किए गए मूत्र में प्रोटीन की कुल मात्रा को मापता है।
3. अस्थि मज्जा बायोप्सी और एस्पिरेशन:
- यह मल्टीपल मायलोमा के निदान की पुष्टि करने के लिए सबसे महत्वपूर्ण परीक्षण है।
- अस्थि मज्जा एस्पिरेशन: एक सुई का उपयोग करके अस्थि मज्जा का एक छोटा सा तरल नमूना निकाला जाता है, आमतौर पर कूल्हे की हड्डी से।
- अस्थि मज्जा बायोप्सी: एक मोटी सुई का उपयोग करके अस्थि मज्जा का एक छोटा सा ठोस नमूना निकाला जाता है।
- इन नमूनों की माइक्रोस्कोप के तहत जांच की जाती है ताकि मायलोमा कोशिकाओं की संख्या और उपस्थिति का पता लगाया जा सके। साइटोजेनेटिक विश्लेषण और फ्लो साइटोमेट्री जैसे अतिरिक्त परीक्षण भी मायलोमा कोशिकाओं पर किए जा सकते हैं ताकि आनुवंशिक असामान्यताओं की पहचान की जा सके और रोग के बारे में अधिक जानकारी प्राप्त की जा सके।
4. इमेजिंग परीक्षण:
- एक्स-रे: हड्डियों में लाइटिक घावों या फ्रैक्चर की जांच के लिए किया जा सकता है।
- सीटी स्कैन (कंप्यूटेड टोमोग्राफी): हड्डियों और नरम ऊतकों की अधिक विस्तृत छवियां प्रदान करता है और हड्डी के विनाश या एक्सट्रामेडुलरी प्लाज्मासाइटोमा (अस्थि मज्जा के बाहर ट्यूमर) का पता लगाने में मदद कर सकता है।
- एमआरआई (चुंबकीय अनुनाद इमेजिंग): यह हड्डियों, अस्थि मज्जा और नरम ऊतकों की विस्तृत छवियां बनाता है और रीढ़ की हड्डी के संपीड़न या अस्थि मज्जा में मायलोमा की सीमा का आकलन करने में विशेष रूप से उपयोगी हो सकता है।
- पीईटी स्कैन (पॉजिट्रॉन एमिशन टोमोग्राफी): यह शरीर में कैंसर कोशिकाओं की गतिविधि को दिखाने में मदद कर सकता है और विशेष रूप से सोलिटरी प्लाज्मासाइटोमा या मल्टीपल मायलोमा के सक्रिय क्षेत्रों की पहचान करने में उपयोगी हो सकता है।
मल्टीपल मायलोमा का इलाज क्या है?
मल्टीपल मायलोमा का कोई निश्चित इलाज नहीं है, लेकिन ऐसे कई उपचार उपलब्ध हैं जो बीमारी को प्रबंधित करने, लक्षणों को कम करने और जीवन की गुणवत्ता में सुधार करने में मदद कर सकते हैं। उपचार का लक्ष्य मायलोमा कोशिकाओं की संख्या को कम करना, एम प्रोटीन के उत्पादन को रोकना और अंगों को होने वाले नुकसान को रोकना या धीमा करना है।
मल्टीपल मायलोमा के उपचार का तरीका कई कारकों पर निर्भर करता है, जिसमें रोग का चरण, रोगी का समग्र स्वास्थ्य, आयु और व्यक्तिगत प्राथमिकताएं शामिल हैं। उपचार में आमतौर पर निम्नलिखित शामिल होते हैं:
1. दवाएं (सिस्टमिक थेरेपी): दवाएं मल्टीपल मायलोमा के उपचार का मुख्य आधार हैं। विभिन्न प्रकार की दवाएं उपलब्ध हैं, जिनमें शामिल हैं:
- इम्यूनोमॉड्यूलेटरी ड्रग्स (IMiDs): ये दवाएं प्रतिरक्षा प्रणाली को प्रभावित करती हैं और मायलोमा कोशिकाओं के विकास को रोकने में मदद करती हैं। उदाहरणों में थैलिडोमाइड, लेनालिडोमाइड (रेवलिमिड) और पोमालिडोमाइड (पोमालिस्ट) शामिल हैं।
- प्रोटीसोम इनहिबिटर्स: ये दवाएं कैंसर कोशिकाओं में प्रोटीन के टूटने में हस्तक्षेप करके काम करती हैं, जिससे वे मर जाती हैं। उदाहरणों में बोरटेज़ोमिब (वेलकेड), कारफ़िल्ज़ोमिब (क्यप्रोलिस) और इक्साज़ोमिब (निन लारो) शामिल हैं।
- मोनोक्लोनल एंटीबॉडीज: ये प्रयोगशाला में बनाए गए प्रोटीन हैं जो मायलोमा कोशिकाओं पर विशिष्ट लक्ष्यों से जुड़ते हैं और उन्हें नष्ट करने में मदद करते हैं। उदाहरणों में डाराटुमुमैब (डारज़ालेक्स) और इसातुक्सिमैब (सारक्लिसा) शामिल हैं।
- कीमोथेरेपी: ये दवाएं तेजी से बढ़ने वाली कोशिकाओं को मारती हैं, जिसमें मायलोमा कोशिकाएं भी शामिल हैं। विभिन्न कीमोथेरेपी दवाएं उपलब्ध हैं, जिनका उपयोग अकेले या संयोजन में किया जा सकता है।
- कॉर्टिकोस्टेरॉइड्स: ये दवाएं सूजन को कम करने और मायलोमा कोशिकाओं को मारने में मदद करती हैं। उदाहरणों में प्रेडनिसोन और डेक्सामेथासोन शामिल हैं।
- बीसीएमए-टारगेटेड थेरेपी: ये नई थेरेपी हैं जो मायलोमा कोशिकाओं पर पाए जाने वाले बी-सेल मैचुरेशन एंटीजन (बीसीएमए) नामक प्रोटीन को लक्षित करती हैं। इसमें एंटीबॉडी-ड्रग कॉन्जुगेट्स (जैसे बेलेंटमैब मैफोडोटिन) और बाईस्पेकफिक एंटीबॉडीज (जैसे टेक्लिस्टैमैब और एल्रानाटैमैब) शामिल हैं।
- एक्सपोर्टिन-1 (एक्सपीओ1) इनहिबिटर: सेलेनेक्सोर एक दवा है जो एक्सपीओ1 नामक प्रोटीन को ब्लॉक करती है, जो कैंसर कोशिकाओं के विकास और प्रसार में शामिल है।
2. स्टेम सेल ट्रांसप्लांट (एससीटी): कुछ उपयुक्त रोगियों के लिए, उच्च-खुराक की कीमोथेरेपी के बाद ऑटोलॉगस (अपनी स्वयं की स्टेम कोशिकाएं) या एलोजेनिक (दाता से स्टेम कोशिकाएं) स्टेम सेल ट्रांसप्लांट किया जा सकता है। यह रोग को लंबे समय तक नियंत्रित करने में मदद कर सकता है, लेकिन यह सभी के लिए उपयुक्त नहीं है।
3. लक्षित थेरेपी: ये दवाएं कैंसर कोशिकाओं में विशिष्ट अणुओं को लक्षित करती हैं और सामान्य कोशिकाओं को कम नुकसान पहुंचाती हैं। ऊपर वर्णित कुछ दवाएं (जैसे प्रोटीसोम इनहिबिटर्स और मोनोक्लोनल एंटीबॉडीज) को लक्षित थेरेपी माना जाता है।
4. विकिरण थेरेपी: उच्च-ऊर्जा किरणों का उपयोग कैंसर कोशिकाओं को मारने या ट्यूमर को सिकोड़ने के लिए किया जा सकता है। इसका उपयोग हड्डी के दर्द को दूर करने या प्लाज्मासाइटोमा (एकल ट्यूमर) का इलाज करने के लिए किया जा सकता है।
5. सहायक देखभाल: मल्टीपल मायलोमा और उसके उपचार से संबंधित जटिलताओं को प्रबंधित करने के लिए सहायक देखभाल महत्वपूर्ण है। इसमें शामिल हो सकता है:
- हड्डी की समस्याओं का प्रबंधन: दर्द निवारक दवाएं, बिसफ़ॉस्फ़ोनेट्स या डेनोसुमैब (हड्डी को मजबूत करने वाली दवाएं), और कभी-कभी सर्जरी या विकिरण थेरेपी।
- एनीमिया का उपचार: रक्त आधान या एरिथ्रोपोइटिन-उत्तेजक एजेंट।
- संक्रमणों का प्रबंधन: एंटीबायोटिक्स, एंटीवायरल या एंटीफंगल दवाएं, और टीकाकरण।
- गुर्दे की समस्याओं का प्रबंधन: पर्याप्त जलयोजन, दवाएं और गंभीर मामलों में डायलिसिस।
- उच्च कैल्शियम स्तर का प्रबंधन: दवाएं और जलयोजन।
6. कार टी-सेल थेरेपी: यह एक प्रकार की इम्यूनोथेरेपी है जिसमें रोगी की टी-कोशिकाओं को प्रयोगशाला में संशोधित किया जाता है ताकि वे मायलोमा कोशिकाओं पर विशिष्ट प्रोटीन को पहचान सकें और उन पर हमला कर सकें। यह उन रोगियों के लिए एक विकल्प हो सकता है जिनका मायलोमा अन्य उपचारों के प्रति प्रतिक्रिया नहीं दे रहा है या वापस आ गया है।
उपचार के चरण:
- प्रेरण थेरेपी: निदान के समय बीमारी को तेजी से नियंत्रित करने के लिए दी जाने वाली प्रारंभिक चिकित्सा। इसमें आमतौर पर दो या तीन दवाओं का संयोजन शामिल होता है।
- समेकन थेरेपी: यदि रोगी स्टेम सेल ट्रांसप्लांट के लिए पात्र है, तो उच्च-खुराक की कीमोथेरेपी के बाद ट्रांसप्लांट किया जाता है।
- रखरखाव थेरेपी: बीमारी को वापस आने से रोकने या उसकी प्रगति को धीमा करने के लिए लंबे समय तक दी जाने वाली कम खुराक वाली थेरेपी।
मल्टीपल मायलोमा का घरेलू इलाज क्या है?
मल्टीपल मायलोमा एक गंभीर कैंसर है जिसका इलाज केवल चिकित्सा पेशेवरों द्वारा ही किया जाना चाहिए। इसका कोई सिद्ध घरेलू इलाज नहीं है और न ही घरेलू उपचार पारंपरिक चिकित्सा उपचार की जगह ले सकते हैं।
हालांकि, कुछ घरेलू उपाय और जीवनशैली में बदलाव हैं जो मल्टीपल मायलोमा के लक्षणों को प्रबंधित करने और आपके समग्र स्वास्थ्य और कल्याण का समर्थन करने में मदद कर सकते हैं। यह ध्यान रखना महत्वपूर्ण है कि इन उपायों को हमेशा अपने डॉक्टर की सलाह और देखरेख में ही अपनाना चाहिए।
यहाँ कुछ सहायक घरेलू उपाय दिए गए हैं:
- पर्याप्त आराम करें: थकान मल्टीपल मायलोमा का एक आम लक्षण है। पर्याप्त नींद लेना और दिन के दौरान आराम के लिए समय निकालना महत्वपूर्ण है। अपनी ऊर्जा के स्तर को प्रबंधित करने के लिए गतिविधियों को प्राथमिकता दें।
- संतुलित आहार लें: पोषक तत्वों से भरपूर आहार खाना महत्वपूर्ण है। इसमें फल, सब्जियां, साबुत अनाज और लीन प्रोटीन शामिल होने चाहिए। पर्याप्त मात्रा में पानी पिएं ताकि हाइड्रेटेड रहें और गुर्दे के कार्य को सहारा मिले। अपने डॉक्टर या आहार विशेषज्ञ से सलाह लें कि आपके लिए सबसे अच्छा आहार क्या है, खासकर यदि आपको गुर्दे की समस्या है।
- हल्का व्यायाम करें: जब आप सक्षम हों तो हल्का व्यायाम, जैसे चलना या योग, थकान को कम करने, हड्डियों को मजबूत करने और आपके मूड को बेहतर बनाने में मदद कर सकता है। किसी भी व्यायाम कार्यक्रम को शुरू करने से पहले अपने डॉक्टर से सलाह लें, खासकर यदि आपको हड्डी में दर्द या कमजोरी है।
- तनाव का प्रबंधन करें: कैंसर का निदान और उपचार तनावपूर्ण हो सकता है। तनाव को प्रबंधित करने के लिए तकनीकें खोजें, जैसे कि ध्यान, गहरी सांस लेने के व्यायाम, या शौक में शामिल होना। सहायता समूहों या परामर्शदाताओं से जुड़ना भी भावनात्मक समर्थन प्रदान कर सकता है।
- संक्रमण से बचें: मल्टीपल मायलोमा आपकी प्रतिरक्षा प्रणाली को कमजोर कर सकता है, जिससे आप संक्रमण के प्रति अधिक संवेदनशील हो जाते हैं। अच्छी स्वच्छता का अभ्यास करें, बीमार लोगों से दूर रहें और अपने डॉक्टर द्वारा अनुशंसित सभी टीकाकरण करवाएं।
- दर्द का प्रबंधन: हड्डी का दर्द मल्टीपल मायलोमा का एक आम लक्षण है। अपने डॉक्टर द्वारा निर्धारित दर्द निवारक दवाओं का नियमित रूप से सेवन करें। गर्मी या ठंड की सिकाई, मालिश और आरामदायक स्थिति खोजने जैसी तकनीकें भी दर्द को कम करने में मदद कर सकती हैं।
- हाइड्रेटेड रहें: पर्याप्त मात्रा में तरल पदार्थ पीने से गुर्दे को ठीक से काम करने में मदद मिलती है और हाइपरकैल्सीमिया (उच्च कैल्शियम स्तर) के खतरे को कम किया जा सकता है।
- धूम्रपान और शराब से बचें: ये आदतें आपके समग्र स्वास्थ्य पर नकारात्मक प्रभाव डाल सकती हैं और उपचार के दुष्प्रभावों को बढ़ा सकती हैं।
मल्टीपल मायलोमा में क्या खाएं और क्या न खाएं?
मल्टीपल मायलोमा में कोई विशेष “डाइट” नहीं है जो बीमारी को ठीक कर सके। हालांकि, स्वस्थ और संतुलित आहार खाना समग्र स्वास्थ्य और कल्याण के लिए महत्वपूर्ण है, खासकर जब आप कैंसर का इलाज करा रहे हों। एक अच्छा आहार आपको ऊर्जा बनाए रखने, प्रतिरक्षा प्रणाली को मजबूत करने, उपचार के दुष्प्रभावों को प्रबंधित करने और जटिलताओं को रोकने में मदद कर सकता है।
यहां बताया गया है कि मल्टीपल मायलोमा होने पर क्या खाना चाहिए और क्या नहीं खाना चाहिए:
क्या खाएं:
- पोषक तत्वों से भरपूर खाद्य पदार्थ:
- फल और सब्जियां: विभिन्न प्रकार के रंगीन फल और सब्जियां खाएं। ये विटामिन, खनिज, एंटीऑक्सिडेंट और फाइबर से भरपूर होते हैं।
- साबुत अनाज: ब्राउन राइस, ओट्स, क्विनोआ और साबुत गेहूं की रोटी जैसे साबुत अनाज चुनें। ये फाइबर और ऊर्जा का अच्छा स्रोत हैं।
- लीन प्रोटीन: मछली, मुर्गी पालन (बिना त्वचा वाला), बीन्स, दाल, टोफू और कम वसा वाले डेयरी उत्पाद प्रोटीन के अच्छे स्रोत हैं, जो मांसपेशियों को बनाए रखने और प्रतिरक्षा प्रणाली को सहारा देने के लिए महत्वपूर्ण हैं।
- स्वस्थ वसा: एवोकाडो, नट्स, बीज और जैतून का तेल जैसे स्वस्थ वसा शामिल करें।
- पर्याप्त मात्रा में प्रोटीन: प्रोटीन शरीर के ऊतकों की मरम्मत और प्रतिरक्षा प्रणाली को मजबूत करने के लिए आवश्यक है। अपने डॉक्टर या आहार विशेषज्ञ से बात करें कि आपको प्रतिदिन कितना प्रोटीन खाना चाहिए।
- पर्याप्त फाइबर: फाइबर पाचन को स्वस्थ रखने में मदद करता है और कब्ज को रोकने में मदद कर सकता है, जो कुछ उपचारों का एक दुष्प्रभाव हो सकता है।
- खूब पानी पिएं: हाइड्रेटेड रहना गुर्दे के कार्य को बनाए रखने और थकान को कम करने के लिए महत्वपूर्ण है। पानी, हर्बल चाय और अन्य गैर-मीठे तरल पदार्थ पिएं। यदि आपको गुर्दे की समस्या है, तो अपने तरल पदार्थ के सेवन के बारे में अपने डॉक्टर से सलाह लें।
- कैल्शियम युक्त खाद्य पदार्थ: यदि आपको हाइपोकैल्सीमिया (रक्त में कैल्शियम का निम्न स्तर) का खतरा है या आपके डॉक्टर ने सिफारिश की है, तो डेयरी उत्पाद (यदि सहन हो), हरी पत्तेदार सब्जियां और फोर्टिफाइड खाद्य पदार्थ शामिल करें। हालांकि, यदि आपको हाइपरकैल्सीमिया (रक्त में कैल्शियम का उच्च स्तर) है, तो आपको कैल्शियम युक्त खाद्य पदार्थों का सेवन सीमित करने की आवश्यकता हो सकती है – अपने डॉक्टर से सलाह लें।
क्या न खाएं (या सीमित करें):
- प्रसंस्कृत खाद्य पदार्थ: इनमें अक्सर अस्वास्थ्यकर वसा, अतिरिक्त चीनी और सोडियम होते हैं।
- उच्च वसा वाले खाद्य पदार्थ: संतृप्त और ट्रांस वसा में उच्च खाद्य पदार्थों से बचें, जैसे कि तले हुए खाद्य पदार्थ, प्रोसेस्ड स्नैक्स और उच्च वसा वाले मांस।
- अतिरिक्त शर्करा वाले खाद्य पदार्थ और पेय: ये खाली कैलोरी प्रदान करते हैं और वजन बढ़ाने में योगदान कर सकते हैं। मीठे सोडा, जूस और डेसर्ट सीमित करें।
- उच्च सोडियम वाले खाद्य पदार्थ: यदि आपको गुर्दे की समस्या है या उच्च रक्तचाप है, तो सोडियम का सेवन सीमित करें। प्रोसेस्ड खाद्य पदार्थ, नमकीन स्नैक्स और डिब्बाबंद सूप से बचें।
- अल्कोहल: अल्कोहल कुछ दवाओं के साथ परस्पर क्रिया कर सकता है और दुष्प्रभावों को बढ़ा सकता है। अपने डॉक्टर से पूछें कि क्या आपके लिए अल्कोहल सुरक्षित है।
- कच्चे या अधपके खाद्य पदार्थ (सावधान रहें): यदि आपकी प्रतिरक्षा प्रणाली कमजोर है (उपचार के कारण), तो कच्चे या अधपके मांस, मुर्गी पालन, अंडे और समुद्री भोजन से बचें, क्योंकि इनमें हानिकारक बैक्टीरिया हो सकते हैं। फलों और सब्जियों को अच्छी तरह से धोएं। अपने डॉक्टर से न्यूट्रोपेनिक आहार के बारे में पूछें यदि आपकी श्वेत रक्त कोशिका की संख्या कम है।
- ग्रेपफ्रूट और ग्रेपफ्रूट जूस: ये कुछ दवाओं के साथ परस्पर क्रिया कर सकते हैं। अपने डॉक्टर से पूछें कि क्या आपको इनसे बचना चाहिए।
अतिरिक्त सुझाव:
- छोटे, बार-बार भोजन करें: यदि आपको भूख कम लगती है या मतली होती है, तो दिन भर में छोटे, बार-बार भोजन करना बेहतर हो सकता है।
- अपने स्वाद में बदलावों को प्रबंधित करें: उपचार आपके स्वाद को बदल सकता है। ऐसे खाद्य पदार्थों के साथ प्रयोग करें जो आपको स्वादिष्ट लगें।
- उपचार के दुष्प्रभावों का प्रबंधन करें: यदि आपको मतली, दस्त या कब्ज जैसे दुष्प्रभाव होते हैं, तो अपने आहार में आवश्यक बदलाव करने के बारे में अपने डॉक्टर या आहार विशेषज्ञ से बात करें।
- व्यक्तिगत आवश्यकताएं: आपकी विशिष्ट आहार संबंधी आवश्यकताएं आपकी व्यक्तिगत स्वास्थ्य स्थिति और उपचार योजना के आधार पर भिन्न हो सकती हैं। एक पंजीकृत आहार विशेषज्ञ से परामर्श करना सबसे अच्छा है जो कैंसर रोगियों के साथ काम करने का अनुभव रखता है। वे आपकी व्यक्तिगत आवश्यकताओं के अनुरूप एक भोजन योजना विकसित करने में आपकी मदद कर सकते हैं।
मल्टीपल मायलोमा के जोखिम को कैसे कम करें?
वर्तमान में, मल्टीपल मायलोमा को रोकने का कोई ज्ञात तरीका नहीं है। शोधकर्ता इस बीमारी के कारणों और जोखिम कारकों को समझने के लिए लगातार काम कर रहे हैं, लेकिन अभी तक कोई निश्चित निवारक उपाय सामने नहीं आए हैं।
हालांकि, कुछ सामान्य स्वास्थ्य सुझाव हैं जो आपके समग्र स्वास्थ्य को बेहतर बनाने और कुछ प्रकार के कैंसर के खतरे को कम करने में मदद कर सकते हैं, और इनमें से कुछ अप्रत्यक्ष रूप से मल्टीपल मायलोमा के जोखिम को भी प्रभावित कर सकते हैं:
1. स्वस्थ वजन बनाए रखें:
- अध्ययनों से पता चला है कि अधिक वजन या मोटापा मल्टीपल मायलोमा के बढ़ते जोखिम से जुड़ा हो सकता है। संतुलित आहार और नियमित व्यायाम के माध्यम से स्वस्थ वजन बनाए रखना महत्वपूर्ण है।
2. स्वस्थ आहार लें:
- फल, सब्जियां, साबुत अनाज और लीन प्रोटीन से भरपूर आहार का सेवन करें। प्रसंस्कृत खाद्य पदार्थों, उच्च वसा वाले खाद्य पदार्थों और अतिरिक्त शर्करा को सीमित करें।
3. नियमित रूप से व्यायाम करें:
- नियमित शारीरिक गतिविधि आपके समग्र स्वास्थ्य के लिए फायदेमंद है और कुछ प्रकार के कैंसर के जोखिम को कम करने में मदद कर सकती है। प्रति सप्ताह कम से कम 150 मिनट की मध्यम-तीव्रता वाला व्यायाम करने का लक्ष्य रखें।
4. हानिकारक पदार्थों से बचें:
- विकिरण: यदि संभव हो तो उच्च स्तर के विकिरण के संपर्क से बचें।
- कुछ रसायन: कुछ अध्ययनों में कुछ रसायनों (जैसे बेंजीन, कुछ कीटनाशक और उर्वरक) के संपर्क और मल्टीपल मायलोमा के बढ़ते जोखिम के बीच संबंध पाया गया है। यदि आप ऐसे वातावरण में काम करते हैं, तो सुरक्षा नियमों का पालन करें और सुरक्षात्मक उपकरणों का उपयोग करें। वियतनाम युद्ध में इस्तेमाल हुए एजेंट ऑरेंज जैसे कुछ हर्बिसाइड्स के संपर्क से भी खतरा बढ़ सकता है।
5. धूम्रपान न करें:
- धूम्रपान कई तरह के कैंसर और अन्य स्वास्थ्य समस्याओं से जुड़ा हुआ है। यदि आप धूम्रपान करते हैं, तो छोड़ने के लिए मदद लें।
6. शराब का सेवन सीमित करें:
- अत्यधिक शराब का सेवन आपके स्वास्थ्य के लिए हानिकारक हो सकता है और कुछ प्रकार के कैंसर के खतरे को बढ़ा सकता है। यदि आप शराब पीते हैं, तो इसे सीमित मात्रा में करें।
7. वायरल संक्रमण से बचाव:
- कुछ वायरल संक्रमण, जैसे हेपेटाइटिस बी और सी और एचआईवी, कुछ प्रकार के कैंसर के बढ़ते जोखिम से जुड़े हुए हैं। इन संक्रमणों से बचाव के लिए उचित सावधानी बरतें (जैसे सुरक्षित यौन संबंध, सुइयों को साझा न करना, हेपेटाइटिस बी के लिए टीकाकरण)।
8. नियमित जांच और डॉक्टर से सलाह:
- यदि आपके पास मल्टीपल मायलोमा के लिए जोखिम कारक हैं (जैसे पारिवारिक इतिहास, MGUS), तो अपने डॉक्टर से नियमित रूप से सलाह लें। वे आपकी स्थिति की निगरानी कर सकते हैं और यदि आवश्यक हो तो उचित कदम उठा सकते हैं।
सारांश
मल्टीपल मायलोमा एक प्रकार का कैंसर है जो प्लाज्मा कोशिकाओं में शुरू होता है। प्लाज्मा कोशिकाएं श्वेत रक्त कोशिकाएं होती हैं जो एंटीबॉडी बनाती हैं, जो शरीर को संक्रमण से लड़ने में मदद करती हैं। मल्टीपल मायलोमा में, कैंसरग्रस्त प्लाज्मा कोशिकाएं अस्थि मज्जा में जमा हो जाती हैं और असामान्य एंटीबॉडी बनाती हैं जिन्हें एम प्रोटीन कहा जाता है। ये एम प्रोटीन हड्डियों, गुर्दे और अन्य अंगों को नुकसान पहुंचा सकते हैं।
मुख्य बातें:
- प्रकार: रक्त कैंसर, प्लाज्मा कोशिकाओं का कैंसर।
- स्थान: अस्थि मज्जा।
- मुख्य विशेषता: असामान्य प्लाज्मा कोशिकाओं का अत्यधिक उत्पादन और एम प्रोटीन का निर्माण।
कारण और जोखिम कारक:
- सटीक कारण अज्ञात।
- बढ़ी हुई उम्र (65 वर्ष से अधिक) सबसे बड़ा जोखिम कारक।
- पुरुष लिंग में थोड़ा अधिक आम।
- अश्वेत लोगों में अधिक प्रचलित।
- पारिवारिक इतिहास और MGUS (मोनोक्लोनल गैमोपैथी ऑफ अनडिटरमाइंड सिग्निफिकेंस) से खतरा बढ़ता है।
- मोटापा, विकिरण और कुछ रसायनों का संपर्क संभावित जोखिम कारक हैं।