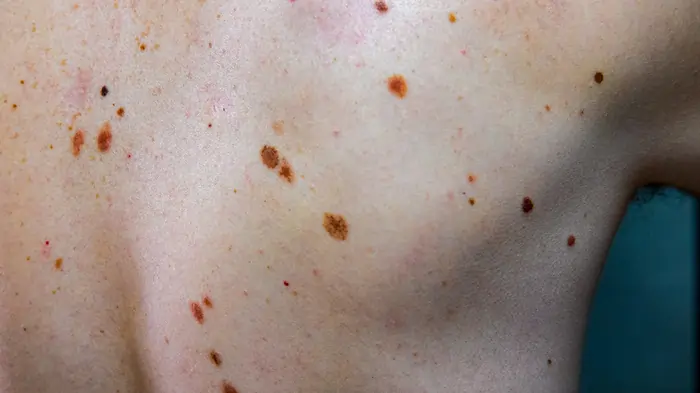
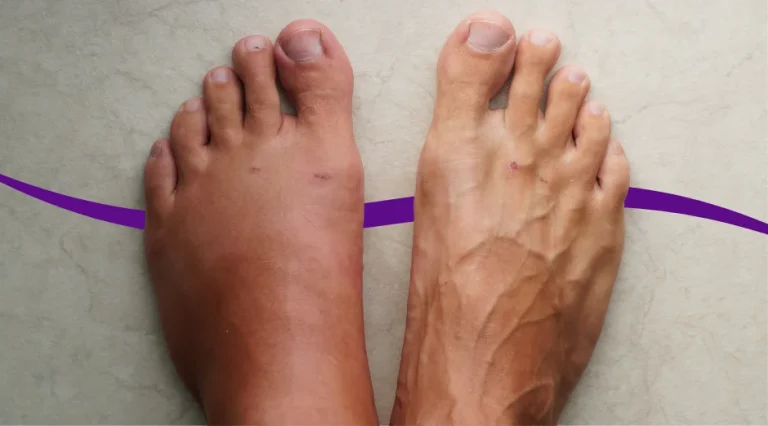
वाहिकाशोथ
वाहिकाशोथ क्या है?
वाहिकाशोथ, जिसे अंग्रेजी में वैस्कुलिटिस (Vasculitis) कहते हैं, रक्त वाहिकाओं की सूजन है। यह सूजन रक्त वाहिकाओं की दीवारों को मोटा कर सकती है, उन्हें संकुचित कर सकती है, या उन्हें कमजोर कर सकती है। इसके परिणामस्वरूप रक्त का प्रवाह बाधित हो सकता है और अंगों और ऊतकों को पर्याप्त ऑक्सीजन और पोषक तत्व नहीं मिल पाते हैं।
वाहिकाशोथ कई प्रकार का होता है और यह शरीर के किसी भी हिस्से में रक्त वाहिकाओं को प्रभावित कर सकता है। इसके कारण अलग-अलग हो सकते हैं, जिनमें शामिल हैं:
- स्व-प्रतिरक्षित रोग: जैसे कि रुमेटीइड गठिया, ल्यूपस, या स्क्लेरोडर्मा, जिनमें शरीर की प्रतिरक्षा प्रणाली गलती से अपनी ही रक्त वाहिकाओं पर हमला करती है।
- संक्रमण: कुछ जीवाणु या विषाणु संक्रमण वाहिकाशोथ को ट्रिगर कर सकते हैं।
- दवाएं: कुछ दवाएं दुष्प्रभाव के रूप में वाहिकाशोथ का कारण बन सकती हैं।
- कैंसर: कुछ प्रकार के कैंसर वाहिकाशोथ से जुड़े हो सकते हैं।
- अज्ञात कारण: कई मामलों में, वाहिकाशोथ का सटीक कारण अज्ञात होता है।
वाहिकाशोथ के लक्षण प्रभावित रक्त वाहिकाओं और सूजन की गंभीरता के आधार पर भिन्न होते हैं। कुछ सामान्य लक्षणों में शामिल हैं:
- बुखार
- थकान
- वजन घटना
- मांसपेशियों और जोड़ों में दर्द
- त्वचा पर चकत्ते या घाव
- तंत्रिका संबंधी समस्याएं जैसे सुन्नता या कमजोरी
- अंगों में दर्द या सुन्नता
वाहिकाशोथ का निदान शारीरिक परीक्षा, रक्त परीक्षण, इमेजिंग परीक्षण (जैसे एंजियोग्राफी), और कभी-कभी प्रभावित ऊतक की बायोप्सी के माध्यम से किया जाता है।
उपचार वाहिकाशोथ के प्रकार और गंभीरता पर निर्भर करता है। इसका मुख्य लक्ष्य सूजन को कम करना और रक्त वाहिकाओं को नुकसान से बचाना है। उपचार में आमतौर पर दवाएं शामिल होती हैं, जैसे कि कॉर्टिकोस्टेरॉइड्स और इम्यूनोसप्रेसेंट्स, जो प्रतिरक्षा प्रणाली की गतिविधि को दबाने में मदद करती हैं। कुछ मामलों में, अधिक लक्षित थेरेपी या सर्जरी की आवश्यकता हो सकती है।
वाहिकाशोथ एक गंभीर स्थिति हो सकती है और इसका समय पर निदान और उपचार महत्वपूर्ण है ताकि अंगों को स्थायी क्षति से बचाया जा सके। यदि आपको वाहिकाशोथ के लक्षण महसूस होते हैं, तो आपको तुरंत डॉक्टर से सलाह लेनी चाहिए।
वाहिकाशोथ के कारण क्या हैं?
वाहिकाशोथ के कई संभावित कारण हैं, जिन्हें मुख्य रूप से निम्नलिखित श्रेणियों में विभाजित किया जा सकता है:
1. स्व-प्रतिरक्षित रोग (Autoimmune Diseases):
कई स्व-प्रतिरक्षित रोग वाहिकाशोथ को ट्रिगर कर सकते हैं, जिनमें शामिल हैं:
- ल्यूपस (Systemic Lupus Erythematosus – SLE)
- रुमेटीइड गठिया (Rheumatoid Arthritis)
- स्क्लेरोडर्मा (Scleroderma)
- सजोग्रेन सिंड्रोम (Sjogren’s Syndrome)
- बहेसेट रोग (Behcet’s Disease)
इन रोगों में, शरीर की प्रतिरक्षा प्रणाली गलती से स्वस्थ रक्त वाहिकाओं पर हमला करती है, जिससे सूजन और क्षति होती है।
2. संक्रमण (Infections):
कुछ जीवाणु (बैक्टीरिया) और विषाणु (वायरस) संक्रमण वाहिकाशोथ से जुड़े हुए हैं:
- हेपेटाइटिस बी और सी वायरस क्रायोग्लोबुलिनमिक वाहिकाशोथ (cryoglobulinemic vasculitis) और पॉलीआर्टराइटिस नोडोसा (polyarteritis nodosa) से जुड़े हो सकते हैं।
- एचआईवी (Human Immunodeficiency Virus) विभिन्न प्रकार के वाहिकाशोथ से जुड़ा हुआ है।
- स्ट्रेप्टोकोकल संक्रमण IgA वाहिकाशोथ (IgA vasculitis), जिसे पहले हेनोच-शॉनलीन पुरपुरा (Henoch-Schönlein purpura) के नाम से जाना जाता था, को ट्रिगर कर सकता है।
- तपेदिक (Tuberculosis) कुछ प्रकार के वाहिकाशोथ से जुड़ा हो सकता है।
कुछ मामलों में, संक्रमण रक्त वाहिकाओं की दीवारों पर सीधे हमला कर सकते हैं, जबकि अन्य में, संक्रमण प्रतिरक्षा प्रणाली को उत्तेजित कर सकता है जो फिर रक्त वाहिकाओं पर हमला करती है।
3. दवाएं (Medications):
कुछ दवाएं दुष्प्रभाव के रूप में वाहिकाशोथ का कारण बन सकती हैं। इनमें शामिल हैं:
- हाइड्रैलाज़ीन (Hydralazine) (उच्च रक्तचाप के इलाज के लिए इस्तेमाल की जाती है)
- प्रोपीलथियोरासिल (Propylthiouracil) (अति थायरॉइडिज्म के इलाज के लिए इस्तेमाल की जाती है)
- मिनोसाइक्लिन (Minocycline) (एक एंटीबायोटिक)
- एलोप्यूरिनॉल (Allopurinol) (गाउट के इलाज के लिए इस्तेमाल की जाती है)
- कुछ ट्यूमर नेक्रोसिस फैक्टर (TNF) अवरोधक (स्व-प्रतिरक्षित रोगों के इलाज के लिए इस्तेमाल किए जाते हैं)
- कोकीन
दवा-प्रेरित वाहिकाशोथ दवा बंद करने के बाद आमतौर पर ठीक हो जाता है।
4. कैंसर (Cancer):
कुछ प्रकार के कैंसर, जैसे कि ल्यूकेमिया और लिंफोमा, वाहिकाशोथ के विकास से जुड़े हो सकते हैं।
5. अन्य स्थितियाँ:
कुछ अन्य स्थितियाँ भी वाहिकाशोथ के बढ़ते जोखिम से जुड़ी हो सकती हैं, जिनमें शामिल हैं:
- सीरम बीमारी (Serum Sickness)
- कुछ एलर्जी प्रतिक्रियाएं
6. अज्ञात कारण (Idiopathic):
कई मामलों में, वाहिकाशोथ का सटीक कारण अज्ञात होता है। इन मामलों को प्राथमिक वाहिकाशोथ कहा जाता है। शोधकर्ता अभी भी इन स्थितियों के अंतर्निहित तंत्र को समझने के लिए काम कर रहे हैं।
वाहिकाशोथ के संकेत और लक्षण क्या हैं?
वाहिकाशोथ के संकेत और लक्षण बहुत भिन्न हो सकते हैं क्योंकि यह शरीर के किसी भी हिस्से में रक्त वाहिकाओं को प्रभावित कर सकता है और सूजन की गंभीरता अलग-अलग हो सकती है। हालांकि, कुछ सामान्य संकेत और लक्षण हैं जो वाहिकाशोथ की ओर इशारा कर सकते हैं:
सामान्य (प्रणालीगत) लक्षण:
- बुखार: बिना किसी स्पष्ट संक्रमण के लगातार या रुक-रुक कर बुखार आना।
- थकान: अत्यधिक कमजोरी और ऊर्जा की कमी महसूस होना।
- वजन घटना: बिना किसी ज्ञात कारण के अनपेक्षित वजन घटना।
- मांसपेशियों और जोड़ों में दर्द: शरीर के विभिन्न हिस्सों में दर्द और अकड़न महसूस होना।
- भूख न लगना: खाने की इच्छा कम हो जाना।
- रात को पसीना आना: बिना किसी स्पष्ट कारण के रात में बहुत अधिक पसीना आना।
विशिष्ट अंगों या प्रणालियों से जुड़े लक्षण:
- त्वचा:
- चकत्ते: विभिन्न प्रकार के चकत्ते, जैसे कि छोटे लाल या बैंगनी धब्बे (पुरपुरा), उभरे हुए लाल धब्बे (पित्ती), या गाँठें।
- त्वचा के नीचे खून बहना: आसानी से खरोंच लगना या छोटे-छोटे खून के धब्बे दिखाई देना।
- अल्सर या घाव: त्वचा पर खुले घाव जो ठीक होने में समय लेते हैं।
- उंगलियों या पैर की उंगलियों का नीला पड़ना (सायनोसिस): रक्त प्रवाह में कमी के कारण।
- तंत्रिका तंत्र:
- सुन्नता, झुनझुनी, या कमजोरी: विशेष रूप से हाथों या पैरों में।
- दर्द: नसों के साथ दर्द महसूस होना।
- स्ट्रोक: कुछ प्रकार के वाहिकाशोथ मस्तिष्क की रक्त वाहिकाओं को प्रभावित कर सकते हैं।
- दृष्टि संबंधी समस्याएं: धुंधली दृष्टि, दोहरी दृष्टि, या अस्थायी दृष्टि हानि।
- सिरदर्द: गंभीर या लगातार सिरदर्द।
- गुर्दे (किडनी):
- पेशाब में खून आना (हेमाट्यूरिया)
- पेशाब की मात्रा में कमी
- पैरों या टखनों में सूजन (एडिमा)
- उच्च रक्तचाप
- पाचन तंत्र:
- पेट दर्द
- दस्त या कब्ज
- मल में खून आना
- उल्टी
- फेफड़े:
- सांस लेने में तकलीफ
- खाँसी
- छाती में दर्द
- खून की उल्टी (हेमोप्टाइसिस)
- हृदय:
- सीने में दर्द
- अनियमित दिल की धड़कन
- हृदय विफलता
- आँखें:
- आँखों में दर्द
- लालपन
- खुजली
- प्रकाश के प्रति संवेदनशीलता (फोटोफोबिया)
वाहिकाशोथ का खतरा किसे अधिक होता है?
वाहिकाशोथ का खतरा कुछ खास लोगों और परिस्थितियों में अधिक होता है। हालांकि यह किसी को भी हो सकता है, निम्नलिखित कारक कुछ प्रकार के वाहिकाशोथ के विकास के जोखिम को बढ़ा सकते हैं:
1. आयु:
- कुछ प्रकार के वाहिकाशोथ खास आयु समूहों में अधिक आम हैं। उदाहरण के लिए, विशाल कोशिका धमनीशोथ (Giant cell arteritis) 50 वर्ष से अधिक आयु के वयस्कों में अधिक आम है, जबकि कावासाकी रोग (Kawasaki disease) आमतौर पर 5 वर्ष से कम उम्र के बच्चों में होता है। आईजीए वाहिकाशोथ (IgA vasculitis) बच्चों में अधिक आम है, लेकिन वयस्कों को भी प्रभावित कर सकता है।
2. पारिवारिक इतिहास:
- कुछ प्रकार के वाहिकाशोथ, जैसे कि बहेसेट रोग (Behcet’s disease), ग्रैनुलोमैटोसिस विथ पॉलीएंजाइटिस (Granulomatosis with polyangiitis) और कावासाकी रोग, परिवारों में चलने की प्रवृत्ति दिखा सकते हैं, जिससे आनुवंशिक कारकों की भूमिका का सुझाव मिलता है।
3. जीवनशैली विकल्प:
- धूम्रपान: बर्गर रोग (Buerger’s disease) का खतरा धूम्रपान करने वाले, विशेष रूप से 45 वर्ष से कम उम्र के पुरुषों में बहुत अधिक होता है।
- नशीली दवाओं का उपयोग: कोकीन जैसे अवैध ड्रग्स का उपयोग वाहिकाशोथ के खतरे को बढ़ा सकता है।
4. दवाएं:
- कुछ दवाएं वाहिकाशोथ को प्रेरित कर सकती हैं। इनमें शामिल हैं हाइड्रैलाज़ीन, एलोप्यूरिनॉल, मिनोसाइक्लिन, और प्रोपीलथियोरासिल।
5. संक्रमण:
- कुछ संक्रमण वाहिकाशोथ के बढ़ते जोखिम से जुड़े हैं। उदाहरण के लिए, हेपेटाइटिस बी या सी का संक्रमण कुछ प्रकार के वाहिकाशोथ के खतरे को बढ़ा सकता है।
6. स्व-प्रतिरक्षित स्थितियाँ:
- जिन लोगों को पहले से ही स्व-प्रतिरक्षित रोग हैं, जैसे कि ल्यूपस, रुमेटीइड गठिया, और स्क्लेरोडर्मा, उनमें वाहिकाशोथ विकसित होने का खतरा अधिक होता है क्योंकि इन स्थितियों में प्रतिरक्षा प्रणाली गलती से शरीर के अपने ऊतकों पर हमला करती है।
7. लिंग:
- कुछ प्रकार के वाहिकाशोथ पुरुषों या महिलाओं में अधिक आम हैं। उदाहरण के लिए, विशाल कोशिका धमनीशोथ महिलाओं में पुरुषों की तुलना में अधिक आम है, जबकि बर्गर रोग पुरुषों में अधिक आम है।
8. जातीयता और भौगोलिक स्थिति:
- कुछ प्रकार के वाहिकाशोथ कुछ जातीय समूहों या भौगोलिक क्षेत्रों में अधिक आम हैं। उदाहरण के लिए, बहेसेट रोग तुर्की और भूमध्यसागरीय, मध्य पूर्व और पूर्वी एशिया के देशों में अधिक आम है। कावासाकी रोग जापानी मूल के बच्चों में अधिक आम है। विशाल कोशिका धमनीशोथ उत्तरी यूरोपीय मूल के लोगों में अधिक आम है।
वाहिकाशोथ से कौन सी बीमारियां जुड़ी हैं?
वाहिकाशोथ कई बीमारियों से जुड़ा हो सकता है, या यह स्वयं एक प्राथमिक बीमारी हो सकती है। यहाँ कुछ प्रमुख बीमारियाँ और स्थितियाँ दी गई हैं जो वाहिकाशोथ से जुड़ी हैं:
प्राथमिक वाहिकाशोथ (Primary Vasculitis) – जिनका कोई ज्ञात कारण नहीं होता है:
- विशाल कोशिका धमनीशोथ (Giant Cell Arteritis – GCA): अक्सर पॉलीमियाल्जिया रुमेटिका (Polymyalgia Rheumatica) से जुड़ा होता है और बड़े धमनियों को प्रभावित करता है, खासकर सिर में।
- ताकायसु धमनीशोथ (Takayasu’s Arteritis – TAK): महाधमनी और उसकी प्रमुख शाखाओं को प्रभावित करता है, आमतौर पर युवा महिलाओं में।
- पॉलीआर्टराइटिस नोडोसा (Polyarteritis Nodosa – PAN): मध्यम आकार की धमनियों को प्रभावित करता है, खासकर गुर्दे, आंत और नसों को।
- कावासाकी रोग (Kawasaki Disease – KD): मुख्य रूप से छोटे और मध्यम आकार की रक्त वाहिकाओं को प्रभावित करता है, खासकर बच्चों में और हृदय की धमनियों को नुकसान पहुंचा सकता है।
- ग्रैनुलोमैटोसिस विथ पॉलीएंजाइटिस (Granulomatosis with Polyangiitis – GPA), जिसे पहले वेगेनर ग्रेनुलोमैटोसिस कहा जाता था: नाक, साइनस, कान, फेफड़े और गुर्दे की छोटी रक्त वाहिकाओं को प्रभावित करता है।
- माइक्रोस्कोपिक पॉलीएंजाइटिस (Microscopic Polyangiitis – MPA): मुख्य रूप से गुर्दे, फेफड़े और नसों की छोटी रक्त वाहिकाओं को प्रभावित करता है।
- इओसिनोफिलिक ग्रैनुलोमैटोसिस विथ पॉलीएंजाइटिस (Eosinophilic Granulomatosis with Polyangiitis – EGPA), जिसे पहले चर्ग-स्ट्रॉस सिंड्रोम कहा जाता था: अस्थमा, एलर्जी और बढ़ी हुई इओसिनोफिल्स से जुड़ा होता है और कई अंगों की छोटी रक्त वाहिकाओं को प्रभावित करता है।
- आईजीए वाहिकाशोथ (IgA Vasculitis), जिसे पहले हेनोच-शॉनलीन पुरपुरा कहा जाता था: त्वचा, जोड़ों, आंतों और गुर्दे की छोटी रक्त वाहिकाओं को प्रभावित करता है।
- क्रायोग्लोबुलिनमिक वाहिकाशोथ (Cryoglobulinemic Vasculitis): असामान्य रक्त प्रोटीन (क्रायोग्लोबुलिन) से जुड़ा होता है और अक्सर हेपेटाइटिस सी संक्रमण से संबंधित होता है।
- बहेसेट रोग (Behçet’s Disease): मुंह और जननांगों में अल्सर, आंखों में सूजन और त्वचा की समस्याओं का कारण बनता है, और रक्त वाहिकाओं को भी प्रभावित कर सकता है।
- बर्गर रोग (Buerger’s Disease): हाथों और पैरों की छोटी और मध्यम आकार की रक्त वाहिकाओं को प्रभावित करता है, जो धूम्रपान से दृढ़ता से जुड़ा हुआ है।
- कोगन सिंड्रोम (Cogan’s Syndrome): आंतरिक कान और आंखों की रक्त वाहिकाओं की सूजन है।
- प्राथमिक केंद्रीय तंत्रिका तंत्र वाहिकाशोथ (Primary Angiitis of the Central Nervous System – PACNS): मस्तिष्क और रीढ़ की हड्डी की रक्त वाहिकाओं को प्रभावित करता है।
द्वितीयक वाहिकाशोथ (Secondary Vasculitis) – जो अन्य बीमारियों या स्थितियों के कारण होता है:
- स्व-प्रतिरक्षित रोग:
- ल्यूपस (Systemic Lupus Erythematosus – SLE)
- रुमेटीइड गठिया (Rheumatoid Arthritis)
- स्क्लेरोडर्मा (Scleroderma)
- सजोग्रेन सिंड्रोम (Sjogren’s Syndrome)
- संक्रमण:
- हेपेटाइटिस बी और सी
- एचआईवी (Human Immunodeficiency Virus)
- तपेदिक (Tuberculosis)
- कैंसर:
- ल्यूकेमिया
- लिंफोमा
- दवाएं: कुछ दवाएं वाहिकाशोथ को प्रेरित कर सकती हैं।
- सीरम बीमारी (Serum Sickness)
- कुछ एलर्जी प्रतिक्रियाएं
वाहिकाशोथ का निदान कैसे करें?
वाहिकाशोथ का निदान एक जटिल प्रक्रिया है जिसमें आमतौर पर कई चरणों और परीक्षणों का संयोजन शामिल होता है। ऐसा इसलिए है क्योंकि वाहिकाशोथ के लक्षण गैर-विशिष्ट हो सकते हैं और कई अन्य स्थितियों की नकल कर सकते हैं। निदान प्रक्रिया का मुख्य लक्ष्य वाहिकाशोथ की उपस्थिति की पुष्टि करना, उसके प्रकार की पहचान करना और सूजन की सीमा का आकलन करना है। निदान के लिए इस्तेमाल किए जाने वाले सामान्य चरण और परीक्षण इस प्रकार हैं:
1. चिकित्सा इतिहास और शारीरिक परीक्षा:
- चिकित्सा इतिहास: डॉक्टर आपके लक्षणों, उनके शुरू होने के समय, अवधि और गंभीरता के बारे में विस्तृत प्रश्न पूछेंगे। वे आपके पिछले चिकित्सा इतिहास, किसी भी ज्ञात स्व-प्रतिरक्षित बीमारियों, संक्रमणों, दवाओं और पारिवारिक इतिहास के बारे में भी पूछताछ करेंगे।
- शारीरिक परीक्षा: डॉक्टर एक संपूर्ण शारीरिक परीक्षा करेंगे, जिसमें आपकी त्वचा, जोड़ों, तंत्रिका तंत्र और अन्य अंगों की जांच शामिल होगी ताकि वाहिकाशोथ के संभावित संकेतों की तलाश की जा सके, जैसे कि चकत्ते, जोड़ों में सूजन या दर्द, तंत्रिका संबंधी असामान्यताएं, और रक्तचाप में बदलाव।
2. रक्त परीक्षण:
कई रक्त परीक्षण वाहिकाशोथ के निदान और निगरानी में मदद कर सकते हैं। इनमें शामिल हैं:
- सूजन के मार्कर: एरिथ्रोसाइट अवसादन दर (ESR) और सी-रिएक्टिव प्रोटीन (CRP) जैसे परीक्षण शरीर में सूजन के स्तर को मापते हैं। हालांकि ये वाहिकाशोथ के लिए विशिष्ट नहीं हैं, लेकिन ये सूजन की उपस्थिति का संकेत दे सकते हैं।
- एंटीबॉडी परीक्षण: कुछ प्रकार के वाहिकाशोथ विशिष्ट एंटीबॉडी से जुड़े होते हैं जिन्हें रक्त परीक्षण द्वारा पता लगाया जा सकता है। उदाहरण के लिए:
- एएनए (Antinuclear Antibodies): ल्यूपस और अन्य स्व-प्रतिरक्षित रोगों से जुड़े वाहिकाशोथ में सकारात्मक हो सकते हैं।
- एएनसीए (Antineutrophil Cytoplasmic Antibodies): ग्रैनुलोमैटोसिस विथ पॉलीएंजाइटिस (GPA) और माइक्रोस्कोपिक पॉलीएंजाइटिस (MPA) जैसे एएनसीए-संबद्ध वाहिकाशोथ में पाए जा सकते हैं।
- एंटी-जीबीएम (Anti-glomerular Basement Membrane) एंटीबॉडी: गुडपाश्चर सिंड्रोम से जुड़े वाहिकाशोथ में पाए जाते हैं।
- क्रायोग्लोबुलिन: क्रायोग्लोबुलिनमिक वाहिकाशोथ में पाए जाते हैं।
- अंग कार्य परीक्षण: गुर्दे (यूरिया, क्रिएटिनिन), यकृत (लिवर एंजाइम), और अन्य अंगों के कार्य का आकलन करने के लिए रक्त परीक्षण किए जा सकते हैं ताकि वाहिकाशोथ के कारण होने वाले किसी भी अंग क्षति का पता लगाया जा सके।
- संक्रमण के लिए परीक्षण: यदि संक्रमण का संदेह है, तो हेपेटाइटिस बी और सी या एचआईवी जैसे विशिष्ट संक्रमणों के लिए रक्त परीक्षण किए जा सकते हैं।
- इओसिनोफिल काउंट: इओसिनोफिलिक ग्रैनुलोमैटोसिस विथ पॉलीएंजाइटिस (EGPA) में इओसिनोफिल्स की संख्या बढ़ी हुई पाई जा सकती है।
3. मूत्र परीक्षण:
- मूत्र में रक्त (हेमाट्यूरिया) या प्रोटीन (प्रोटीनुरिया) की उपस्थिति गुर्दे की भागीदारी का संकेत दे सकती है, जो कुछ प्रकार के वाहिकाशोथ में आम है।
4. इमेजिंग परीक्षण:
विभिन्न इमेजिंग तकनीकें रक्त वाहिकाओं और अंगों की कल्पना करने में मदद कर सकती हैं:
- एंजियोग्राफी: यह एक ऐसी प्रक्रिया है जिसमें रक्त वाहिकाओं में एक डाई इंजेक्ट की जाती है और एक्स-रे लिया जाता है ताकि रक्त वाहिकाओं में संकुचन, रुकावट या असामान्यताओं को देखा जा सके। पारंपरिक एंजियोग्राफी के अलावा, सीटी एंजियोग्राफी (CTA) और एमआर एंजियोग्राफी (MRA) का भी उपयोग किया जा सकता है।
- अल्ट्रासाउंड: यह रक्त वाहिकाओं की संरचना और रक्त प्रवाह का आकलन करने के लिए ध्वनि तरंगों का उपयोग करता है, खासकर बड़ी धमनियों में सूजन का पता लगाने के लिए।
- सीटी स्कैन (कम्प्यूटेड टोमोग्राफी): यह आंतरिक अंगों और रक्त वाहिकाओं की विस्तृत क्रॉस-सेक्शनल छवियां प्रदान कर सकता है, खासकर फेफड़ों और पेट में वाहिकाशोथ का आकलन करने के लिए।
- एमआरआई (चुंबकीय अनुनाद इमेजिंग): यह नरम ऊतकों और रक्त वाहिकाओं की विस्तृत छवियां प्रदान करता है और मस्तिष्क और रीढ़ की हड्डी में वाहिकाशोथ का आकलन करने के लिए उपयोगी हो सकता है।
- पीईटी स्कैन (पॉजिट्रॉन एमिशन टोमोग्राफी): यह सूजन की गतिविधि का आकलन करने में मदद कर सकता है, खासकर बड़े वाहिकाशोथ में।
5. बायोप्सी:
- वाहिकाशोथ का निश्चित निदान अक्सर प्रभावित ऊतक की बायोप्सी द्वारा किया जाता है। बायोप्सी में, संदिग्ध क्षेत्र से ऊतक का एक छोटा सा नमूना लिया जाता है और माइक्रोस्कोप के तहत जांच की जाती है ताकि रक्त वाहिकाओं में सूजन और क्षति के विशिष्ट संकेतों को देखा जा सके। बायोप्सी त्वचा, मांसपेशियों, तंत्रिकाओं, गुर्दे या अन्य प्रभावित अंगों से ली जा सकती है। बायोप्सी का स्थान लक्षणों और इमेजिंग निष्कर्षों पर निर्भर करता है।
6. अन्य विशिष्ट परीक्षण:
कुछ विशिष्ट प्रकार के वाहिकाशोथ के निदान के लिए अतिरिक्त परीक्षण किए जा सकते हैं, जैसे कि:
- नेत्र संबंधी मूल्यांकन: विशाल कोशिका धमनीशोथ या बहेसेट रोग जैसे स्थितियों में आंखों की भागीदारी का आकलन करने के लिए।
- न्यूरोलॉजिकल मूल्यांकन: तंत्रिका तंत्र की भागीदारी का आकलन करने के लिए तंत्रिका चालन अध्ययन या इलेक्ट्रोमोग्राफी (EMG)।
- हृदय संबंधी मूल्यांकन: कावासाकी रोग या अन्य प्रकार के वाहिकाशोथ में हृदय की भागीदारी का आकलन करने के लिए इकोकार्डियोग्राफी या ईसीजी।
वाहिकाशोथ का इलाज क्या है?
वाहिकाशोथ का इलाज वाहिकाशोथ के प्रकार, उसकी गंभीरता और प्रभावित अंगों पर निर्भर करता है। चूंकि वाहिकाशोथ कई अलग-अलग प्रकार का होता है, इसलिए कोई एक “इलाज” नहीं है जो सभी के लिए काम करे।
हालांकि, वाहिकाशोथ के इलाज के कुछ सामान्य लक्ष्य और तरीके इस प्रकार हैं:
इलाज के मुख्य लक्ष्य:
- सूजन को कम करना: वाहिकाओं की दीवारों में सूजन को कम करना महत्वपूर्ण है ताकि रक्त प्रवाह बहाल हो सके और अंगों को आगे की क्षति से बचाया जा सके।
- रोग को नियंत्रित करना: प्रतिरक्षा प्रणाली की अति सक्रियता को दबाना ताकि वाहिकाशोथ की प्रगति को रोका जा सके।
- अंग क्षति को रोकना: प्रभावित अंगों को और अधिक नुकसान होने से बचाना।
- लक्षणों का प्रबंधन करना: दर्द और अन्य लक्षणों को कम करके रोगी के जीवन की गुणवत्ता में सुधार करना।
- रक्त वाहिकाओं को नुकसान से बचाना: भविष्य में होने वाले वाहिकाशोथ के प्रकोप को रोकना।
इलाज के सामान्य तरीके:
- कॉर्टिकोस्टेरॉइड्स (Corticosteroids): जैसे प्रेडनिसोन (Prednisone)। ये शक्तिशाली सूजनरोधी दवाएं हैं जो अक्सर वाहिकाशोथ के इलाज की पहली पंक्ति होती हैं। वे सूजन को तेजी से कम करने में मदद करती हैं। हालांकि, इनके दीर्घकालिक उपयोग से कई दुष्प्रभाव हो सकते हैं, इसलिए डॉक्टर धीरे-धीरे खुराक कम करने की कोशिश करते हैं।
- इम्यूनोसप्रेसेंट्स (Immunosuppressants): ये दवाएं प्रतिरक्षा प्रणाली की गतिविधि को दबाती हैं। इस्तेमाल की जाने वाली कुछ सामान्य इम्यूनोसप्रेसेंट्स में शामिल हैं:
- मेथोट्रेक्सेट (Methotrexate)
- एज़ाथियोप्रिन (Azathioprine)
- साइक्लोफॉस्फेमाइड (Cyclophosphamide) – गंभीर मामलों में इस्तेमाल किया जा सकता है।
- मायकोफेनोलेट मोफेटिल (Mycophenolate mofetil)
- बायोलॉजिक्स (Biologics): ये दवाएं प्रतिरक्षा प्रणाली के विशिष्ट हिस्सों को लक्षित करती हैं। कुछ प्रकार के वाहिकाशोथ के इलाज के लिए इस्तेमाल की जाने वाली बायोलॉजिक्स में शामिल हैं:
- रिटक्सिमैब (Rituximab) – विशेष रूप से ग्रैनुलोमैटोसिस विथ पॉलीएंजाइटिस (GPA) और माइक्रोस्कोपिक पॉलीएंजाइटिस (MPA) के लिए।
- टोसिलिज़ुमैब (Tocilizumab) – विशाल कोशिका धमनीशोथ (Giant cell arteritis) के लिए।
- दर्द निवारक दवाएं (Pain relievers): ओवर-द-काउंटर या प्रिस्क्रिप्शन वाली दर्द निवारक दवाएं दर्द और बेचैनी को प्रबंधित करने में मदद कर सकती हैं।
- सहायक देखभाल (Supportive care): इसमें शामिल हो सकता है:
- उच्च रक्तचाप का प्रबंधन करने के लिए दवाएं।
- रक्त के थक्कों को रोकने के लिए दवाएं (जैसे एस्पिरिन या वार्फरिन)।
- ऑस्टियोपोरोसिस को रोकने के लिए दवाएं (कॉर्टिकोस्टेरॉइड्स के कारण)।
- शारीरिक थेरेपी और व्यावसायिक थेरेपी खोई हुई कार्यक्षमता को बहाल करने में मदद कर सकती हैं।
- सर्जरी: कुछ मामलों में, यदि वाहिकाशोथ के कारण किसी अंग में गंभीर क्षति हुई है या रक्त वाहिका अवरुद्ध हो गई है, तो सर्जरी आवश्यक हो सकती है।
इलाज की अवधि:
वाहिकाशोथ का इलाज लंबा चल सकता है, जिसमें कई महीनों या वर्षों तक दवाएं लेना शामिल हो सकता है। कुछ लोगों को छूट मिल सकती है, जबकि दूसरों को आवर्ती प्रकोपों का अनुभव हो सकता है जिसके लिए चल रहे उपचार की आवश्यकता होती है।
महत्वपूर्ण बातें:
- स्व-उपचार न करें: वाहिकाशोथ एक गंभीर स्थिति है जिसका निदान और इलाज एक योग्य चिकित्सा पेशेवर द्वारा किया जाना चाहिए।
- डॉक्टर के निर्देशों का पालन करें: अपनी दवाएं निर्धारित अनुसार लें और नियमित फॉलो-अप अपॉइंटमेंट में भाग लें।
- अपने लक्षणों के बारे में अपने डॉक्टर को बताएं: अपने लक्षणों में किसी भी बदलाव या नए लक्षणों के बारे में अपने डॉक्टर को सूचित करें।
वाहिकाशोथ का घरेलू इलाज क्या है?
वाहिकाशोथ एक गंभीर चिकित्सा स्थिति है जिसके लिए आमतौर पर डॉक्टर की देखरेख में दवाइयों और अन्य चिकित्सा उपचारों की आवश्यकता होती है। वाहिकाशोथ के लिए कोई सिद्ध घरेलू इलाज नहीं है जो पारंपरिक चिकित्सा उपचार की जगह ले सके।
हालांकि, कुछ घरेलू उपाय और जीवनशैली में बदलाव हैं जो पारंपरिक उपचार के साथ-साथ लक्षणों को प्रबंधित करने और समग्र कल्याण में सुधार करने में मदद कर सकते हैं। यह ध्यान रखना महत्वपूर्ण है कि ये उपाय केवल सहायक हैं और इन्हें डॉक्टर द्वारा बताए गए इलाज को प्रतिस्थापित नहीं करना चाहिए।
यहां कुछ संभावित सहायक उपाय दिए गए हैं:
- पौष्टिक आहार: एक संतुलित और पौष्टिक आहार खाना महत्वपूर्ण है। इसमें फल, सब्जियां, साबुत अनाज और दुबला प्रोटीन शामिल होना चाहिए। प्रसंस्कृत खाद्य पदार्थों, उच्च वसा वाले खाद्य पदार्थों और अतिरिक्त शर्करा से बचें, क्योंकि ये सूजन को बढ़ा सकते हैं।
- ओमेगा-3 फैटी एसिड: कुछ अध्ययनों से पता चलता है कि ओमेगा-3 फैटी एसिड, जो मछली के तेल और अलसी के बीज में पाया जाता है, सूजन को कम करने में मदद कर सकता है। हालांकि, इसे लेने से पहले अपने डॉक्टर से सलाह जरूर लें, खासकर यदि आप रक्त पतला करने वाली दवाएं ले रहे हैं।
- हल्दी: हल्दी में करक्यूमिन नामक एक यौगिक होता है, जिसमें सूजनरोधी गुण होते हैं। आप इसे अपने भोजन में शामिल कर सकते हैं या करक्यूमिन सप्लीमेंट लेने के बारे में अपने डॉक्टर से बात कर सकते हैं।
- अदरक: अदरक में भी सूजनरोधी गुण होते हैं और यह दर्द को कम करने में मदद कर सकता है। आप इसे चाय में शामिल कर सकते हैं या अपने भोजन में उपयोग कर सकते हैं।
- पर्याप्त आराम: पर्याप्त नींद लेना और तनाव से बचना महत्वपूर्ण है, क्योंकि तनाव सूजन को बढ़ा सकता है।
- हल्का व्यायाम: जब आपकी स्थिति स्थिर हो, तो हल्का व्यायाम, जैसे कि चलना या तैराकी, रक्त परिसंचरण में सुधार और समग्र स्वास्थ्य को बढ़ावा देने में मदद कर सकता है। हालांकि, कोई भी नया व्यायाम कार्यक्रम शुरू करने से पहले अपने डॉक्टर से सलाह लें।
- हाइड्रेटेड रहना: पर्याप्त मात्रा में पानी पीना महत्वपूर्ण है ताकि आपका शरीर ठीक से काम कर सके।
- धूम्रपान छोड़ना: यदि आप धूम्रपान करते हैं, तो इसे छोड़ना महत्वपूर्ण है, क्योंकि धूम्रपान रक्त वाहिकाओं को नुकसान पहुंचा सकता है और सूजन को बढ़ा सकता है।
फिर से दोहराना महत्वपूर्ण है कि ये घरेलू उपाय केवल सहायक हो सकते हैं और इन्हें डॉक्टर द्वारा निर्धारित पारंपरिक चिकित्सा उपचार की जगह नहीं लेनी चाहिए। वाहिकाशोथ के प्रबंधन के लिए एक व्यापक दृष्टिकोण आवश्यक है जिसमें दवाएं और जीवनशैली में बदलाव शामिल हो सकते हैं।
वाहिकाशोथ में क्या खाएं और क्या न खाएं?
वाहिकाशोथ में कोई विशेष आहार नहीं है जो इस बीमारी को ठीक कर सके या उसकी प्रगति को रोक सके। हालांकि, एक स्वस्थ और संतुलित आहार खाना समग्र स्वास्थ्य के लिए महत्वपूर्ण है और यह कुछ लक्षणों को प्रबंधित करने और दवाइयों के दुष्प्रभावों को कम करने में मदद कर सकता है।
वाहिकाशोथ में क्या खाएं:
एक सामान्य स्वस्थ आहार जिसमें निम्न चीजें शामिल हों, आमतौर पर फायदेमंद होता है:
- फल और सब्जियां: विभिन्न प्रकार के रंगीन फल और सब्जियां एंटीऑक्सिडेंट और सूजनरोधी गुणों से भरपूर होते हैं।
- साबुत अनाज: ब्राउन राइस, ओट्स, क्विनोआ और साबुत गेहूं जैसे खाद्य पदार्थ फाइबर प्रदान करते हैं जो समग्र स्वास्थ्य के लिए महत्वपूर्ण है।
- लीन प्रोटीन: मछली (विशेष रूप से ओमेगा-3 फैटी एसिड वाली मछली जैसे सैल्मन, मैकेरल, ट्राउट), चिकन, बीन्स और टोफू प्रोटीन के अच्छे स्रोत हैं।
- स्वस्थ वसा: जैतून का तेल, एवोकाडो, नट्स और बीज स्वस्थ वसा प्रदान करते हैं जो सूजन को कम करने में मदद कर सकते हैं।
- डेयरी या डेयरी विकल्प: कम वसा वाले डेयरी उत्पाद या कैल्शियम युक्त गैर-डेयरी विकल्प जैसे बादाम या सोया दूध हड्डियों के स्वास्थ्य के लिए महत्वपूर्ण हैं, खासकर यदि आप कॉर्टिकोस्टेरॉइड्स ले रहे हैं।
- पर्याप्त मात्रा में पानी: हाइड्रेटेड रहना महत्वपूर्ण है।
वाहिकाशोथ में क्या न खाएं (या कम खाएं):
कुछ खाद्य पदार्थ और पेय पदार्थ सूजन को बढ़ा सकते हैं या दवाइयों के दुष्प्रभावों को खराब कर सकते हैं, इसलिए इन्हें सीमित करना या इनसे बचना बेहतर हो सकता है:
- प्रसंस्कृत खाद्य पदार्थ: इनमें अक्सर अस्वास्थ्यकर वसा, अतिरिक्त चीनी और सोडियम होता है, जो सूजन को बढ़ा सकते हैं।
- उच्च वसा वाले खाद्य पदार्थ: संतृप्त और ट्रांस वसा सूजन को बढ़ा सकते हैं।
- अतिरिक्त चीनी: मीठे पेय और खाद्य पदार्थ सूजन को बढ़ावा दे सकते हैं और वजन बढ़ा सकते हैं, खासकर यदि आप स्टेरॉयड ले रहे हैं।
- अधिक नमक: यदि आपको उच्च रक्तचाप या गुर्दे की समस्या है तो सोडियम का सेवन सीमित करें, जो वाहिकाशोथ से संबंधित हो सकता है या स्टेरॉयड के कारण बढ़ सकता है।
- शराब: कुछ दवाइयों के साथ शराब का सेवन हानिकारक हो सकता है। अपने डॉक्टर से सलाह लें कि क्या आपके लिए शराब का सेवन सुरक्षित है।
- लाल मांस और प्रसंस्कृत मांस: कुछ अध्ययनों से पता चलता है कि इनका अधिक सेवन सूजन को बढ़ा सकता है।
- रिफाइंड कार्बोहाइड्रेट: सफेद ब्रेड, पास्ता और पेस्ट्री जैसे खाद्य पदार्थ रक्त शर्करा के स्तर को तेजी से बढ़ा सकते हैं और सूजन में योगदान कर सकते हैं।
कुछ अतिरिक्त बातें:
- कॉर्टिकोस्टेरॉइड्स के दुष्प्रभाव: यदि आप कॉर्टिकोस्टेरॉइड्स ले रहे हैं, तो आपको ऑस्टियोपोरोसिस के खतरे को कम करने के लिए पर्याप्त कैल्शियम और विटामिन डी का सेवन सुनिश्चित करने की सलाह दी जा सकती है। अपने डॉक्टर से सप्लीमेंट्स के बारे में पूछें। वजन बढ़ने से बचने के लिए कम कार्बोहाइड्रेट और कम चीनी वाला आहार भी महत्वपूर्ण हो सकता है।
- गुर्दे की भागीदारी: यदि वाहिकाशोथ आपके गुर्दे को प्रभावित करता है, तो आपको पोटेशियम, फास्फोरस और प्रोटीन जैसे कुछ पोषक तत्वों के सेवन को सीमित करने की आवश्यकता हो सकती है। इस बारे में एक आहार विशेषज्ञ से सलाह लेना महत्वपूर्ण है।
- व्यक्तिगत आवश्यकताएं: प्रत्येक व्यक्ति अलग होता है, और आपकी विशिष्ट आवश्यकताओं के आधार पर आहार संबंधी सिफारिशें भिन्न हो सकती हैं। अपने डॉक्टर या एक पंजीकृत आहार विशेषज्ञ से बात करना सबसे अच्छा है जो आपकी स्थिति के लिए व्यक्तिगत मार्गदर्शन प्रदान कर सके।
वाहिकाशोथ के जोखिम को कैसे कम करें?
वाहिकाशोथ के सटीक कारण अज्ञात हैं, इसलिए इसके जोखिम को पूरी तरह से कम करना संभव नहीं है। हालांकि, कुछ ज्ञात जोखिम कारक हैं जिन्हें प्रबंधित करके या उनसे बचकर कुछ प्रकार के वाहिकाशोथ के विकास की संभावना को कम किया जा सकता है। इसके अतिरिक्त, यदि आपको पहले से ही वाहिकाशोथ है, तो कुछ जीवनशैली में बदलाव करके इसके प्रकोप को प्रबंधित करने और जटिलताओं को कम करने में मदद मिल सकती है।
वाहिकाशोथ के जोखिम को कम करने के लिए संभावित रणनीतियाँ:
- संक्रमणों से बचाव: कुछ प्रकार के वाहिकाशोथ कुछ संक्रमणों से जुड़े होते हैं, जैसे कि हेपेटाइटिस बी और सी। अच्छी स्वच्छता प्रथाओं का पालन करके और टीकाकरण करवाकर संक्रमण के अपने जोखिम को कम करें।
- धूम्रपान छोड़ना: बुएर्गर्स रोग (Buerger’s disease), एक प्रकार का वाहिकाशोथ, तंबाकू के उपयोग से दृढ़ता से जुड़ा हुआ है। धूम्रपान छोड़ने से इस स्थिति के विकास के जोखिम को काफी कम किया जा सकता है।
- अवैध दवाओं से बचें: कोकीन के उपयोग को कुछ प्रकार के वाहिकाशोथ के बढ़ते जोखिम से जोड़ा गया है। अवैध दवाओं के उपयोग से बचें।
- कुछ दवाओं के प्रति प्रतिक्रियाओं से बचें: कुछ दवाएं वाहिकाशोथ को ट्रिगर कर सकती हैं। यदि आपको किसी दवा के प्रति प्रतिक्रिया का अनुभव होता है, तो तुरंत अपने डॉक्टर को बताएं। आपकी दवा को बदलने या बंद करने की आवश्यकता हो सकती है।
- अंतर्निहित ऑटोइम्यून स्थितियों का प्रबंधन: जिन लोगों को ल्यूपस, रुमेटीइड गठिया या स्क्लेरोडर्मा जैसी ऑटोइम्यून बीमारियां हैं, उनमें वाहिकाशोथ विकसित होने का खतरा अधिक होता है। इन स्थितियों का उचित प्रबंधन वाहिकाशोथ के जोखिम को कम करने में मदद कर सकता है।
- स्वस्थ जीवनशैली अपनाएं:
- संतुलित आहार: फल, सब्जियां, साबुत अनाज और दुबला प्रोटीन से भरपूर आहार सूजन को कम करने और समग्र स्वास्थ्य का समर्थन करने में मदद कर सकता है।
- नियमित व्यायाम: मध्यम व्यायाम रक्त परिसंचरण में सुधार और प्रतिरक्षा प्रणाली को बढ़ावा देने में मदद कर सकता है।
- तनाव प्रबंधन: पुरानी सूजन को तनाव से जोड़ा गया है। विश्राम तकनीकों का अभ्यास करना, पर्याप्त नींद लेना और शौक में शामिल होना तनाव के स्तर को प्रबंधित करने में मदद कर सकता है।
- नियमित चिकित्सा जांच: यदि आपको वाहिकाशोथ के जोखिम कारक हैं, तो नियमित चिकित्सा जांच करवाना महत्वपूर्ण है ताकि किसी भी संभावित समस्या का जल्द पता चल सके।
यदि आपको पहले से ही वाहिकाशोथ है, तो जोखिम को कम करने और जटिलताओं को प्रबंधित करने के लिए:
- अपनी उपचार योजना का पालन करें: अपने डॉक्टर द्वारा निर्धारित दवाओं को ठीक वैसे ही लें जैसे निर्धारित किया गया है।
- नियमित फॉलो-अप अपॉइंटमेंट में भाग लें: अपनी स्थिति की निगरानी के लिए अपने डॉक्टर से नियमित रूप से मिलें।
- अपने लक्षणों में बदलाव की रिपोर्ट करें: अपने डॉक्टर को किसी भी नए या बिगड़ते लक्षणों के बारे में तुरंत बताएं।
- स्वस्थ जीवनशैली बनाए रखें: ऊपर बताए गए स्वस्थ आहार और व्यायाम संबंधी आदतों का पालन करें।
- टीकाकरण करवाएं: कुछ दवाएं आपकी प्रतिरक्षा प्रणाली को कमजोर कर सकती हैं, जिससे संक्रमण का खतरा बढ़ जाता है। अपने डॉक्टर से पूछें कि आपको कौन से टीके लगवाने चाहिए।
सारांश
वाहिकाशोथ रक्त वाहिकाओं की सूजन है। इसका कोई एक इलाज नहीं है, लेकिन मुख्य लक्ष्य सूजन कम करना, रोग को नियंत्रित करना, अंगों को क्षति से बचाना और लक्षणों का प्रबंधन करना है। इलाज में कॉर्टिकोस्टेरॉइड्स, इम्यूनोसप्रेसेंट्स और बायोलॉजिक्स जैसी दवाएं शामिल हो सकती हैं। घरेलू उपचार केवल सहायक हैं और चिकित्सा उपचार की जगह नहीं ले सकते।
स्वस्थ आहार, ओमेगा-3 फैटी एसिड, हल्दी और अदरक जैसे खाद्य पदार्थ सहायक हो सकते हैं। प्रसंस्कृत खाद्य पदार्थ, उच्च वसा, अतिरिक्त चीनी और अधिक नमक से बचना चाहिए। वाहिकाशोथ के जोखिम को पूरी तरह से कम करना संभव नहीं है, लेकिन संक्रमणों से बचाव, धूम्रपान छोड़ना और स्वस्थ जीवनशैली अपनाना कुछ हद तक मदद कर सकता है। यदि आपको वाहिकाशोथ है, तो डॉक्टर के निर्देशों का पालन करना और नियमित जांच करवाना महत्वपूर्ण है।